Cukrzyca to przewlekła choroba metaboliczna, która wymaga kompleksowej opieki i systematycznego monitorowania. Właściwie przeprowadzony proces pielęgnowania pacjenta z cukrzycą zapobiega groźnym powikłaniom, takim jak stopa cukrzycowa, neuropatia czy choroby sercowo-naczyniowe i poprawia jakość życia. W tym wpisie znajdziesz wskazówki na temat opieki pielęgniarskiej nad pacjentem z cukrzycą.
🎯Spis treści
Różnice między cukrzycą typu I i II
Samokontrola u pacjentów z cukrzycą
Zalecenia dietetyczne u pacjentów z cukrzycą
Zalecenia żywieniowe u pacjentów z cukrzycą typu 1
Zalecenia u pacjentów z cukrzycą typu 2 i insulinoopornością
Zalecenia żywieniowe u pacjentek z cukrzycą ciążową
Talerz Zdrowego Żywienia – jak wygląda?
Zalecenia dotyczące aktywności fizycznej
Proces pielęgnowania pacjenta z cukrzycą
Przykładowy proces pielęgnowania pacjenta z cukrzycą
Proces pielęgnowania pacjenta z cukrzycą w PDF
Definicja cukrzycy
Cukrzyca (diabetes mellitus) to przewlekła choroba metaboliczna, która cechuje się zwiększonym poziomem glukozy we krwi, co jest skutkiem zaburzeń wydzielania i/lub działania insuliny. Długotrwała hiperglikemia prowadzi do uszkodzeń, nieprawidłowości funkcjonowania oraz niewydolności narządów, w tym zwłaszcza nerek, oczu, serca oraz naczyń krwionośnych.
Najnowsze zalecenia kliniczne dotyczące postępowania u osób z cukrzycą (2025) możesz znaleźć na stronie Polskiego Towarzystwa Diabetologicznego.
Rodzaje cukrzycy
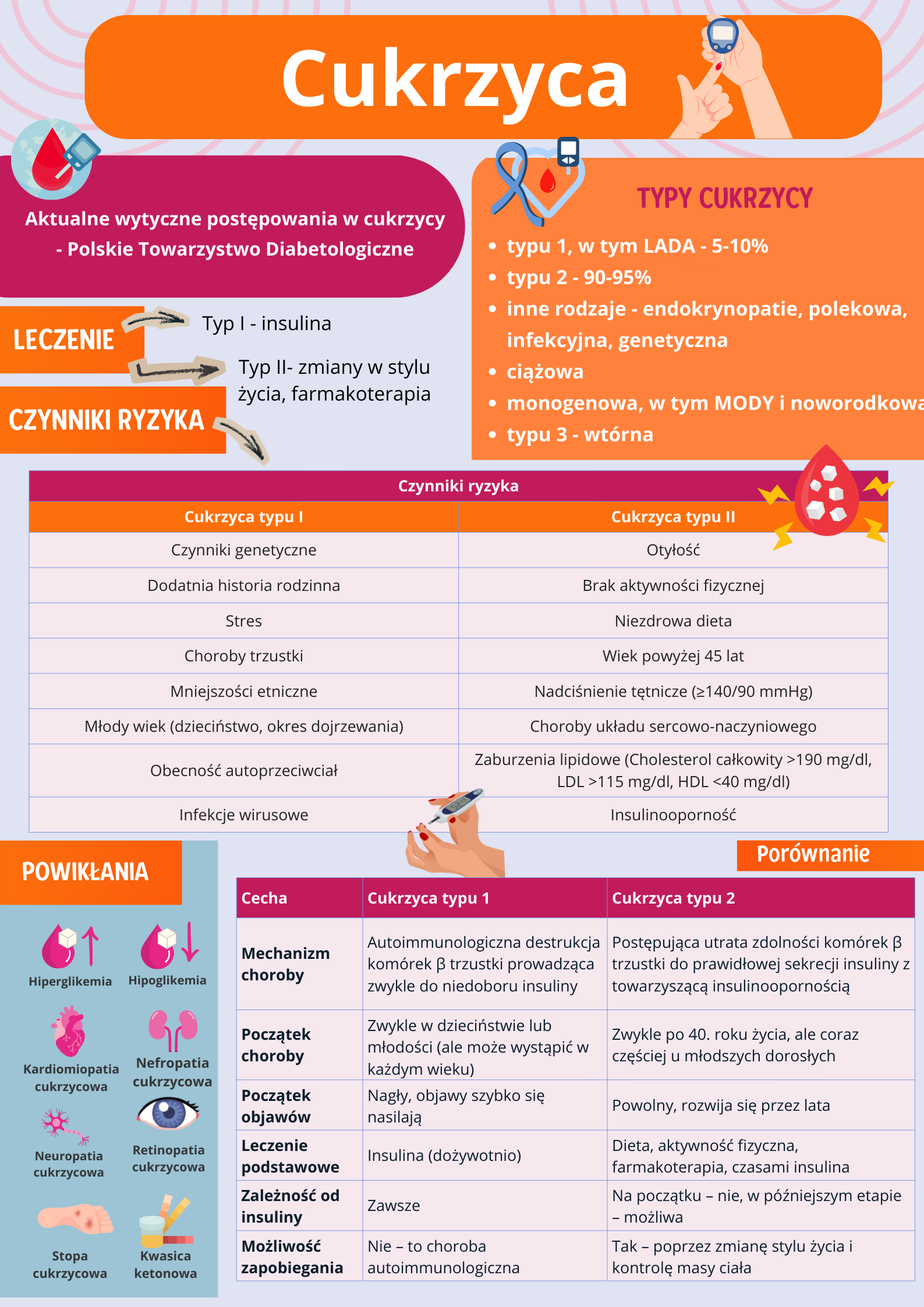
Można wyróżnić kilka rodzajów cukrzycy, w tym typu I oraz II, które stanowią najczęstsze przypadki (ponad 90%). Cukrzyca typu I może przybrać formę autoimmunologiczną lub idiopatyczną. Forma cukrzycy LADA należy do typu I i jest formą, która ujawnia się u dorosłych. Istnieje także cukrzyca noworodkowa, która pojawia się przed 9. miesiącem życia oraz cukrzyca ciążowa.
Cukrzycę można podzielić na pierwotną, wieku dziecięcego oraz insulinozależną (wieku dojrzałego). Typ I jest zależny genetycznie, a typ II ma związek ze stylem życia. W mechanizmach rozwoju cukrzycy typu I biorą udział mechanizmy nabyte immunologiczne i wywołane zakażeniami wirusowymi. Natomiast, w przypadku cukrzycy typu II największy wpływ na rozwój choroby mają otyłość, nieprawidłowa dieta, wiek, nowotwór trzustki, stres, stany zapalne.
Do rzadszych form należą specyficzne typy cukrzycy – cukrzyca monogenowa, w tym MODY (Maturity Onset Diabetes of the Young), mitochondrialna oraz utrwalona cukrzyca noworodkowa. Można wyróżnić także powikłania polekowe i endokrynopatie. Cukrzyca typu 3, określana również jako cukrzyca wtórna, rozwija się w wyniku innych schorzeń lub działania niektórych leków, które mogą powodować uszkodzenie trzustki lub prowadzić do insulinooporności.
Czynniki ryzyka cukrzycy
Czynniki ryzyka rozwoju cukrzycy różnią się w zależności od jej typu. W przypadku cukrzycy typu I, do najważniejszych należą czynniki genetyczne oraz dodatni wywiad rodzinny. Istotną rolę mogą odgrywają także stres, choroby trzustki, infekcje wirusowe oraz obecność autoprzeciwciał. Większe ryzyko obserwuje się również u osób młodszych oraz należących do niektórych mniejszości etnicznych.
Rozwój cukrzycy typu II wiąże się głównie ze stylem życia, w tym z otyłością, brakiem aktywności fizycznej oraz nieprawidłową dietą – w szczególności nadmiernym spożyciem cukrów prostych. Do czynników ryzyka zaliczają się również podeszły wiek, nadciśnienie tętnicze oraz choroby układu krążenia.
Choć oba typy cukrzycy mają odmienny mechanizm powstawania, część czynników ryzyka można ograniczyć poprzez zdrowy styl życia i profilaktykę.
| Czynniki ryzyka |
|
| Cukrzyca typu I | Cukrzyca typu II |
| Czynniki genetyczne | Otyłość |
| Dodatnia historia rodzinna | Brak aktywności fizycznej |
| Stres | Niewłaściwa dieta (m.in. nadmiar cukrów prostych) |
| Choroby trzustki | Wiek powyżej 45 lat |
| Mniejszości etniczne | Nadciśnienie tętnicze (≥140/90 mmHg) |
| Młody wiek (dzieciństwo, okres dojrzewania) | Choroby układu sercowo-naczyniowego |
| Obecność autoprzeciwciał | Zaburzenia lipidowe (Cholesterol całkowity >190 mg/dl, LDL >115 mg/dl, HDL <40 mg/dl) |
| Infekcje wirusowe | Stres |
| Insulinooporność | |
Objawy cukrzycy
Objawy cukrzycy różnią się w zależności od jej typu i tempa rozwoju. Cukrzyca typu I pojawia się zazwyczaj nagle, a jej symptomy są intensywne i trudne do przeoczenia.
Z kolei, cukrzyca typu II rozwija się powoli i przez wiele lat może przebiegać bezobjawowo lub dawać niespecyficzne dolegliwości. Dolegliwości bywają mylnie przypisywane innym schorzeniom lub procesowi starzenia. Znajomość charakterystycznych objawów obu typów cukrzycy jest kluczowa dla ich wczesnego rozpoznania, rozpoczęcia leczenia i zapobiegania powikłaniom.
| Objawy | Cukrzyca typu I | Cukrzyca typu II |
| Początek choroby | Nagły | Powolny |
| Wzmożone pragnienie (polidypsja) | ✔️ | ✔️ |
| Częste oddawanie moczu (poliuria) | ✔️ | ✔️ |
| Zwiększony apetyt | ✔️ | ✔️ lub brak |
| Utrata masy ciała | ✔️ | ❌ (przybieranie na wadze) |
| Osłabienie, senność | ✔️ | ✔️ |
| Drażliwość | ✔️ | ❌ |
| Suchość skóry, świąd | ✔️ | ✔️ |
| Zaburzenia widzenia | ❌ | ✔️ |
| Moczenie nocne u dzieci | ✔️ | ❌ |
| Możliwość wystąpienia kwasicy ketonowej | ✔️ (często) | ❌ (rzadko) |
| Bezobjawowy przebieg | ❌ | ✔️ (często) |
Różnice między cukrzycą typu I i II
Cukrzyca typu 1 oraz typu 2 różnią się między sobą mechanizmem powstawania, sposobem leczenia, wiekiem zachorowania oraz objawami klinicznymi. Zrozumienie tych różnic ma kluczowe znaczenie zarówno dla pacjentów, jak i dla personelu medycznego – w tym pielęgniarek, które pełnią istotną rolę edukacyjną i wspierają proces leczenia.
Poniżej przedstawiono porównanie obu typów cukrzycy, które może ułatwić zrozumienie ich specyfiki oraz dostosowanie odpowiednich działań terapeutycznych i profilaktycznych.
| Cecha | Cukrzyca typu 1 | Cukrzyca typu 2 |
| Mechanizm choroby | Autoimmunologiczna destrukcja komórek β trzustki prowadząca zwykle do bezwzględnego niedoboru insuliny | Postępująca utrata zdolności komórek β trzustki do prawidłowej sekrecji insuliny z towarzyszącą insulinoopornością |
| Początek choroby | Zwykle w dzieciństwie lub młodości (ale może wystąpić w każdym wieku) | Zwykle po 40. roku życia, ale coraz częściej u młodszych dorosłych i dzieci |
| Początek objawów | Nagły, objawy szybko się nasilają | Powolny, rozwija się przez miesiące lub lata |
| Objawy początkowe | Silne: wielomocz, wzmożone pragnienie, utrata masy ciała, osłabienie | Niespecyficzne: zmęczenie, suchość w ustach, nawracające infekcje, zaburzenia widzenia |
| Leczenie podstawowe | Insulina od początku (dożywotnio) | Dieta, aktywność fizyczna, farmakoterapia, czasami insulina |
| Dieta i styl życia | Bardzo ważne wsparcie leczenia insuliną | Czasem wystarczają do kontroli choroby na początkowym etapie |
| Częstość występowania | Około 5–10% wszystkich przypadków cukrzycy | Około 90–95% przypadków |
| Zależność od insuliny | Zawsze | Na początku – nie, w późniejszym etapie – możliwa |
| Czynniki ryzyka | Czynniki genetyczne, autoimmunologiczne, środowiskowe | Otyłość, brak aktywności fizycznej, niezdrowa dieta |
| Możliwość zapobiegania | Nie – to choroba autoimmunologiczna | Tak – poprzez zmianę stylu życia i kontrolę masy ciała |
| Ryzyko kwasicy ketonowej | Wysokie – już na początku | Rzadziej, ale możliwe w późniejszych stadiach |
Diagnostyka cukrzycy

Zasady rozpoznawania zaburzeń tolerancji glukozy – Rekomendacje Polskiego Stowarzyszenia Diabetologów
| Zaburzenia tolerancji glukozy rozpoznaje się na podstawie glikemii: przygodnej, na czczo i w 120. minucie doustnego testu tolerancji glukozy oraz wartości HbA1c. |
| Badania w celu wczesnego rozpoznania stanu przedcukrzycowego/cukrzycy typu 2 powinny być prowadzone u wszystkich osób po 45. roku życia oraz niezależnie od wieku u wszystkich osób, u których występuje co najmniej jeden czynnik ryzyka cukrzycy. |
| U kobiet, u których wcześniej nie rozpoznano cukrzycy, między 24. a 28. tygodniem ciąży, należy wykonać doustny test tolerancji glukozy w celu diagnostyki cukrzycy ciążowej. |
| Rozpoznanie cukrzycy u dzieci w pierwszych 9 miesiącach życia wymaga przeprowadzenia badań genetycznych w kierunku utrwalonej cukrzycy noworodkowej. |
| U chorych na mukowiscydozę należy corocznie po 10. roku życia wykonywać doustny test tolerancji glukozy w celu rozpoznania cukrzycy. |
Rozpoznanie cukrzycy opiera się na kilku jasno określonych kryteriach. Chorobę diagnozuje się, gdy u pacjenta:
💉glikemia przygodna (czyli wykonana w dowolnym czasie) wynosi co najmniej 200 mg/dl (11,1 mmol/l) i występują objawy hiperglikemii
przy braku występowania objawów lub przy współistnieniu objawów i glikemii przygodnej < 200 mg/dl (< 11,1 mmol/l) cukrzycę można rozpoznać na podstawie: 💉 dwukrotnego oznaczenia glikemii na czczo w godzinach porannych (każde oznaczenie należy wykonać innego dnia) – dwa wyniki ≥ 126 mg/dl (≥ 7,0 mmol/l) są podstawą do rozpoznania cukrzycy
💉jednorazowego oznaczenia hemoglobiny glikowanej (HbA1c) – wartość ≥ 6,5% (≥ 48 mmol/ mol) jest podstawą do rozpoznania cukrzycy,
💉jeśli wynik jedno- lub dwukrotnego pomiaru glikemii na czczo wynosi 100 -125 mg/dl (5,6–6,9 mmol/l) (nieprawidłowa glikemia na czczo; impaired fasting glucose – IFG) lub HbA1c 5,7–6,4% (39– 46 mmol/mol) u osoby z uzasadnionym podejrzeniem nieprawidłowej tolerancji glukozy lub cukrzycy, należy wykonać doustny test tolerancji glukozy (oral glucose tolerance test – OGTT) – glikemia w 120. minucie OGTT ≥ 200 mg/dl (≥ 11,1 mmol/l) jest podstawą do rozpoznania cukrzycy, a 140–199 mg/dl (7,8– 11,0 mmol/l) – nieprawidłowej tolerancji glukozy (impaired glucose tolerance – IGT).
Przed przystąpieniem do testu tolerancji glukozy pacjent nie powinien zmieniać diety, zwłaszcza ograniczać spożycia węglowodanów, przez co najmniej 72 godziny. Test polega na wypiciu 75 g glukozy rozpuszczonej w 250 ml wody, a następnie oznaczeniu poziomu glukozy we krwi żylnej po 2 godzinach (120 minuta).
|
< 140 mg proc. (7.7 mmol/l) – wartość prawidłowa 140-199 mg proc. (7.7-11 mmol/l) – nietolerancja glukozy (stan przedcukrzycowy) ⩾200 mg proc. (11.1 mmol/l) – cukrzyca |
| Rodzaj badania | Wartość prawidłowa | Stan przedcukrzycowy | Cukrzyca |
|---|---|---|---|
| Glikemia na czczo | 70–99 mg/dl (3,9–5,5 mmol/l) | 100–125 mg/dl (5,6–6,9 mmol/l) | ≥126 mg/dl (≥7,0 mmol/l) |
| Glikemia przygodna | <200 mg/dl (<11,1 mmol/l) bez objawów | — | ≥200 mg/dl (≥11,1 mmol/l) + objawy |
| Glikemia po 2 h po doustnym teście OGTT | <140 mg/dl (<7,7 mmol/l) | 140–199 mg/dl (7,7–11,0 mmol/l) | ≥200 mg/dl (≥11,1 mmol/l) |
| Hemoglobina glikowana (HbA1c) | <5,7% (<39 mmol/mol) | 5,7–6,4% (39–46 mmol/mol) | ≥6,5% (≥48 mmol/mol) |
Badania przesiewowe w kierunku cukrzycy typu 2
Badania przesiewowe w kierunku cukrzycy typu 2 zaleca się raz na 3 lata u osób powyżej 45 roku życia oraz osobom w grupach ryzyka, w tym z nadwagą lub otyłością, dodatnim wywiadem rodzinnym, niską aktywnością fizyczną, kobietom z przebytą cukrzycą ciążową, osom z dyslipidemią, nadciśnieniem tętniczym i chorobami układu krążenia.
Leczenie cukrzycy
Leczenie cukrzycy typu I opiera się przede wszystkim na insulinoterapii. Zaleca się podskórne podawanie insuliny w formie dawek wielokrotnych lub stosowanie ciągłego wlewu insuliny za pomocą pompy insulinowej. W terapii ważna jest edukacja pacjenta dotycząca modyfikacji dawek insuliny, dostosowywanych do aktualnych potrzeb organizmu, stylu życia oraz wartości glikemii. Ze względu na ryzyko wystąpienia hipoglikemii, stosowanie analogów może być korzystne, gdyż poprawia komfort życia pacjenta.
Leczenie cukrzycy typu II najczęściej rozpoczyna się od zmiany stylu życia, obejmującej przede wszystkim modyfikację diety, zwiększenie aktywności fizycznej oraz redukcję masy ciała. W wielu przypadkach konieczne jest także leczenie farmakologiczne, które dobierane jest indywidualnie, uwzględniając stan pacjenta oraz obecność innych chorób towarzyszących. Celem terapii jest kontrola poziomu glukozy we krwi, zapobieganie powikłaniom oraz poprawa jakości życia.
Samokontrola u pacjentów z cukrzycą
Samokontrola stanowi kluczowy element leczenia obu typów cukrzycy, umożliwiając pacjentom świadome zarządzanie chorobą oraz monitorowanie jej przebiegu. Do najważniejszych działań w ramach samokontroli należą:
-oznaczanie stężenia glukozy we krwi
-monitorowanie wartości ciśnienia tętniczego
-oznaczanie ciał ketonowych w moczu
-monitorowanie masy ciała
-regularne prowadzenie dziennika samokontroli
-właściwa pielęgnacja stóp
-(samo)edukacja w zakresie cukrzycy, metod leczenia, możliwych powikłań oraz zasad samokontroli
-dostosowanie dawek insuliny w przypadku cukrzycy typu I
-systematyczne wykonywanie badań kontrolnych, zgodnie z zaleceniami lekarza
-kontrolowanie chorób współistniejących
-ocena objawów hipoglikemii i hiperglikemii
-ocena ryzyka powikłań – regularne wizyty kontrolne u diabetologa, okulisty, nefrologa lub kardiologa, w celu monitorowania stanu zdrowia i prewencji powikłań
-wsparcie społeczne i specjalistyczne
Nowoczesne systemy ciągłego monitorowania glikemii, takie jak FGM (Flash Glucose Monitoring) oraz CGM (Continuous Glucose Monitoring), umożliwiają precyzyjne monitorowanie stanu wyrównania metabolicznego poprzez ocenę czasu spędzonego w docelowym zakresie glikemii. Systemy te eliminują konieczność wielokrotnych nakłuć palca.

Monitorowanie glikemii
Stałe monitorowanie oraz okresowa ocena poziomu glikemii stanowią kluczowy element prawidłowego leczenia cukrzycy.
Skuteczna samokontrola wymaga systematycznej edukacji pacjentów, szczególnie w zakresie prawidłowego korzystania z glukometrów i systemów ciągłego monitorowania glukozy (CGM) oraz umiejętności interpretacji uzyskanych wyników. Dane te powinny być wykorzystywane do bieżącej modyfikacji diety, aktywności fizycznej i dawek leków przeciwcukrzycowych.
Równie istotnym elementem nadzoru nad terapią jest regularne oznaczanie poziomu hemoglobiny glikowanej (HbA1c), a w przypadku osób stosujących CGM – dodatkowo analiza raportów glikemicznych.
| Zalecana częstość samokontroli glikemii przy użyciu glukometru |
|
| Sposób leczenia cukrzycy | Częstość pomiarów glikemii |
| Wielokrotne wstrzyknięcia insuliny (≥3 razy dziennie), intensywna insulinoterapia funkcjonalna, niezależnie od typu cukrzycy | ≥4 razy dziennie, zalecane ok. 8 pomiarów na dobę, zgodnie z planem leczenia i potrzebami pacjenta |
| Cukrzyca typu 2 leczona stałymi dawkami insuliny | Codziennie 1–2 pomiary; raz w tygodniu skrócony profil (na czczo i po głównych posiłkach); raz w miesiącu pełny dobowy profil glikemii |
| Terapia lekami doustnymi (nieinsulinowymi lekami przeciwhiperglikemicznymi) | Raz w tygodniu skrócony profil glikemii lub pomiary zależnie od wskazań klinicznych |
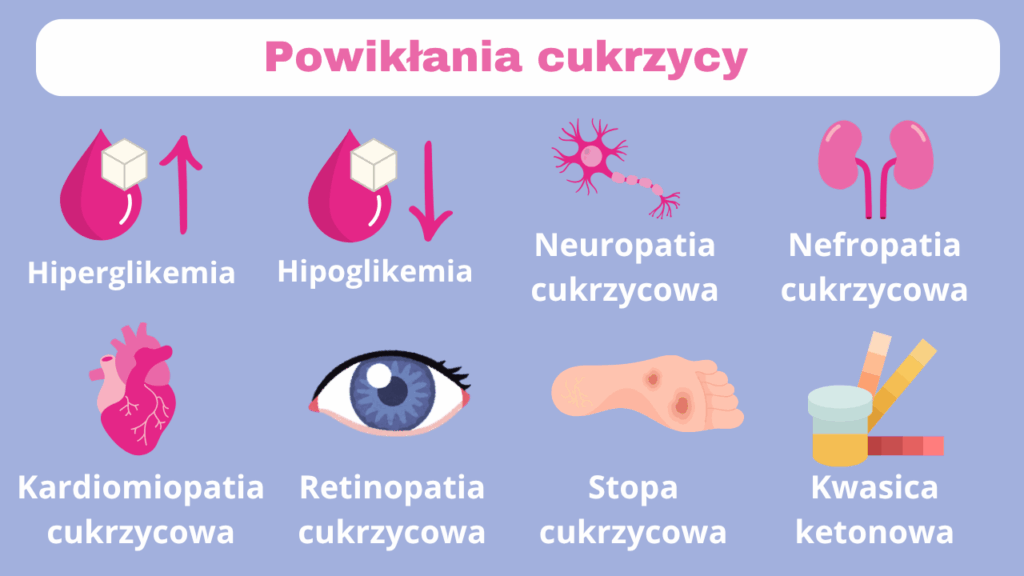
Powikłania cukrzycy
Do najczęstszych powikłań cukrzycy należą hipoglikemia i hiperglikemia.
-Hipoglikemia to glikemia na poziomie < 70 mg/dl. Około 30% młodych pacjentów przyjmujących insulinę doświadcza śpiączki cukrzycowej. Śpiączka hipoglikemiczna jest przyczyną 3–4% zgonów. Dlatego, leczenie cukrzycy skupia się przede wszystkich na prewencji hipoglikemii i hiperglikemii.
-Hiperglikemia to stan podwyższonego stężenia glukozy w surowicy krwi. Ostre stany hiperglikemiczne obejmują cukrzycową kwasicę ketonową oraz stan hiperglikemiczno-hipermolalny.
-Zespół hiperglikemiczno-hipermolalny – poważne powikłanie cukrzycy, charakteryzujące się skrajnie wysokim poziomem cukru we krwi oraz wysoką osmolalnością osocza, prowadząc do odwodnienia i zaburzeń świadomości.
-Kwasica ketonowa – ostre, zagrażające życiu powikłanie cukrzycy, które występuje najczęściej u osób z cukrzycą typu 1. Stan ten rozwija się w wyniku znacznego niedoboru insuliny, co prowadzi do zaburzeń gospodarki węglowodanowej, tłuszczowej i elektrolitowej. Objawy obejmują m.in. wzmożone pragnienie, wielomocz, nudności, wymioty, ból brzucha, odwodnienie, charakterystyczny zapach acetonu z ust, przyspieszony oddech oraz zaburzenia świadomości.
-Retinopatia cukrzycowa – schorzenie może dotyczyć siatkówki, plamki żółtej lub obu narządów. Powikłanie to skutkuje częściową lub całkowitą utratą wzroku.
-Neuropatia cukrzycowa – jedno z najczęstszych przewlekłych powikłań cukrzycy, polegające na uszkodzeniu nerwów obwodowych na skutek długotrwale utrzymującej się hiperglikemii. Objawy zależą od rodzaju zajętych nerwów i mogą obejmować: drętwienie, mrowienie, pieczenie, ból (zwłaszcza w kończynach dolnych), osłabienie siły mięśniowej, zaburzenia czucia (np. bólu, temperatury), a także objawy autonomiczne, takie jak tachykardia spoczynkowa, zaburzenia trawienia, nietrzymanie moczu czy zaburzenia erekcji.
-Nefropatia cukrzycowa – przewlekłe powikłanie cukrzycy, polegające na uszkodzeniu nerek wskutek długotrwale utrzymującego się podwyższonego poziomu glukozy we krwi. Charakteryzuje się stopniowym pogarszaniem czynności nerek, obecnością białkomoczu (albuminurii), nadciśnieniem tętniczym i może prowadzić do przewlekłej choroby nerek, a w zaawansowanym stadium – do niewydolności nerek wymagającej dializoterapii lub przeszczepu nerki.
-Kardiomiopatia cukrzycowa – uszkodzenie mięśnia sercowego spowodowane przewlekłą hiperglikemią u osób z cukrzycą, niezależnie od choroby wieńcowej i nadciśnienia. Charakteryzuje się przerostem mięśnia sercowego, zwłóknieniem i zaburzeniami kurczliwości serca, co może prowadzić do niewydolności serca.
-Stopa cukrzycowa – zespół zmian chorobowych w obrębie stopy u osób z cukrzycą, wynikający z uszkodzenia nerwów (neuropatii) i/lub naczyń krwionośnych (angiopatii). Objawia się owrzodzeniami, zakażeniami, a w ciężkich przypadkach martwicą, która może prowadzić do amputacji. Jest jednym z najgroźniejszych powikłań cukrzycy.
Profilaktyka cukrzycy
Aby zminimalizować ryzyko rozwoju cukrzycy u osób zdrowych oraz powikłań u osób już chorujących, należy wdrożyć działania profilaktyczne. Pielęgniarki pełnią kluczową rolę w edukacji osób zdrowych i diabetyków.
Działania profilaktyczne skupiają się przede wszystkim na zmianie stylu życia i obejmują:
– zdrową i zbilansowaną dietę,
– regularną aktywność fizyczną w zależności od stanu pacjenta,
– zapobieganie i leczenie nadwagi i otyłości,
– kontrolowanie poziomu glukozy we krwi oraz wartości ciśnienia tętniczego,
– kontrolowanie chorób współistniejących (np. nadciśnienia, dyslipidemii),
– edukację w zakresie czynników ryzyka i samokontroli,
– unikanie używek (papierosy, alkohol),
– regularne badania profilaktyczne (np. oznaczanie glikemii na czczo, hemoglobiny glikowanej – HbA1c),
– dbałość o zdrowie psychiczne i redukcję stresu.
Zalecenia dietetyczne u pacjentów z cukrzycą
Prawidłowe żywienie odgrywa kluczową rolę w leczeniu i profilaktyce cukrzycy. Pielęgniarki, jako osoby mające stały kontakt z pacjentami, pełnią ważną rolę edukacyjną, przekazując zalecenia dotyczące zdrowych nawyków żywieniowych.
Należy pamiętać, że u osób z cukrzycą zmiana diety nie powinna być traktowana jako krótkotrwała interwencja służąca jedynie redukcji masy ciała. To element trwałej zmiany stylu życia, która wspomaga kontrolę glikemii, zapobiega powikłaniom i poprawia ogólny stan zdrowia.
Pielęgniarka powinna nie tylko motywować pacjenta do wprowadzenia i utrzymania zdrowej diety, ale również udostępniać rzetelne i przystępne materiały edukacyjne. Doskonałym źródłem wiedzy jest Narodowe Centrum Edukacji Żywieniowej, gdzie znajdują się aktualne informacje, jadłospisy, infografiki oraz materiały edukacyjne i praktyczne porady żywieniowe dedykowane osobom z cukrzycą.
Zalecenia żywieniowe u pacjentów z cukrzycą typu 1
Każdy pacjent z cukrzycą typu 1 wymaga indywidualnego podejścia zarówno w leczeniu, jak i w ustalaniu zasad żywienia. Dobór odpowiedniej diety i metody insulinoterapii odbywa się pod nadzorem specjalisty.
Pacjenci z cukrzycą typu 1 wymagają leczenia za pomocą intensywnej insulinoterapii, która polega na dostosowywaniu dawek insuliny do posiłków i poziomu aktywności fizycznej. W codziennym żywieniu ważna jest nie tylko ilość spożywanego jedzenia, ale również jego jakość – czyli to, z jakich produktów składają się posiłki.
Aby ułatwić planowanie diety i lepsze dopasowanie dawek insuliny, stosuje się tzw. wymienniki pokarmowe. Są to przede wszystkim wymienniki węglowodanowe (WW), ale także białkowo-tłuszczowe (WBT). Dzięki nim, łatwiej oszacować ilość składników odżywczych w posiłku, a tym samym właściwie dobrać dawkę insuliny. To bardzo ważna umiejętność w codziennym funkcjonowaniu osób z cukrzycą typu 1.
U każdego pacjenta wchłanianie węglowodanów z jedzenia oraz działanie insuliny podawanej podskórnie może przebiegać trochę inaczej. Dlatego lekarz, obserwując poziomy glukozy we krwi, ustala indywidualnie, jak bardzo 1 jednostka insuliny obniża poziom cukru. U jednej osoby może to być 30 mg/dl, u innej 40 lub 50 mg/dl. Podobnie różna ilość insuliny może być potrzebna do zrównoważenia porcji jedzenia zawierającej 1 wymiennik węglowodanowy (WW).
Często zaleca się stosowanie różnych przeliczników insuliny do różnych posiłków, np. inny do śniadania, a inny do kolacji. Pozwala to efektywnie kontrolować poziom cukru we krwi.
Każdy składnik pokarmowy dostarcza organizmowi określoną ilość energii:
– 1 gram węglowodanów dostarcza 4 kilokalorie (kcal)
– 1 gram białka dostarcza 4 kilokalorie (kcal)
– 1 gram tłuszczu dostarcza 9 kilokalorii (kcal)
Dla osób z cukrzycą najkorzystniejsze są produkty o indeksie glikemicznym (IG) nieprzekraczającym 55, ponieważ powodują wolniejszy i łagodniejszy wzrost poziomu cukru we krwi.
Zalecenia u pacjentów z cukrzycą typu 2 i insulinoopornością
Do kluczowych zaleceń dietetycznych oraz w zakresie aktywności fizycznej i stylu życia u pacjentów z cukrzycą typu 2 i insulinoopornością należą:
– Utrata masy ciała u osób z nadwagą lub otyłością,
– Regularne spożywanie posiłków co 3–4 godziny, najpóźniej 2–3 godziny przed snem,
– Unikanie podjadania między posiłkami,
– Stosowanie zasad Talerza Zdrowego Żywienia,
– Ograniczenie spożycia owoców – szczególnie zalecane są owoce jagodowe,
– Spożywanie pełnoziarnistych produktów zbożowych (pieczywo, kasze, makarony, ryż, płatki) jako głównego źródła węglowodanów,
– Wybór źródeł białka: chude mięso, ryby, jaja, mleko oraz rośliny strączkowe,
– Ograniczenie spożycia czerwonego mięsa,
– Spożywanie produktów mlecznych dwa razy dziennie – najlepiej fermentowanych (np. jogurt naturalny, kefir),
– Ograniczenie tłuszczów – preferowane są oleje roślinne, orzechy, nasiona i pestki (bogate w kwasy tłuszczowe o działaniu przeciwzapalnym),
– Włączanie do diety produktów bogatych w polifenole (np. warzywa, owoce jagodowe, zielona herbata, kakao),
– Unikanie słodyczy i produktów zawierających cukier,
– Spożywanie 1,5–2 litrów wody dziennie,
– Zastępowanie napojów słodzonych niesłodzonymi herbatami lub wodą,
– Jedzenie posiłków powoli i w spokojnej atmosferze,
– Ograniczenie spożycia soli do 5 g dziennie (około jednej płaskiej łyżeczki),
– Konsultacja z dietetykiem w przypadku potrzeby zastosowania diety specjalistycznej,
– Codzienna aktywność fizyczna – minimum 30 minut umiarkowanego wysiłku,
– Eliminacja alkoholu,
– Rzucenie palenia,
– Unikanie stresu i wdrażanie technik radzenia sobie z napięciem emocjonalnym,
– Dbanie o odpowiednią higienę snu – 7-8 godzin dziennie,
– Kontrolowanie poziomu witaminy B12 u osób przyjmujących metforminę.
Zerknij poniżej na różnice w zarządzaniu insulinoopornością i cukrzycą typu II.
| Obszar | Insulinooporność | Cukrzyca typu 2 |
| Cel terapii | Zapobieganie rozwojowi cukrzycy | Kontrola glikemii i zapobieganie powikłaniom |
| Farmakoterapia | Zazwyczaj brak lub metformina | Często metformina, czasem leki doustne lub insulina |
| Samokontrola glikemii | Rzadko konieczna | Regularne pomiary glikemii |
| Edukacja diabetologiczna | Zazwyczaj podstawowa | Wymagana kompleksowa edukacja diabetologiczna |
| Monitorowanie powikłań | Rzadziej, raczej profilaktycznie | Regularne badania pod kątem powikłań (retinopatia, nefropatia itd.) |
Zalecenia żywieniowe u pacjentek z cukrzycą ciążową
Zalecenia żywieniowe dla pacjentek z cukrzycą ciążową przedstawiają się następująco:
– Zaleca się regularne spożywanie posiłków – co około 3 godziny, najpóźniej 2–3 godziny przed snem,
– Nie należy pomijać śniadań,
– Liczbę posiłków należy dostosować indywidualnie – często zaleca się spożywanie 6 posiłków dziennie,
– Nie zaleca się podjadania między posiłkami,
– Podstawą posiłków powinna być kompozycja Talerza Zdrowego Żywienia,
– Surowe warzywa i owoce należy dokładnie myć, ponieważ mogą być źródłem mikroorganizmów chorobotwórczych niebezpiecznych dla płodu,
– Należy przyjmować około 300 ml płynów więcej niż w przypadku standardowego zapotrzebowania,
– Zaleca się ograniczenie spożywania kawy i mocnej herbaty, gdyż znaczne ilości kofeiny mogą zaburzać rozwój płodu.
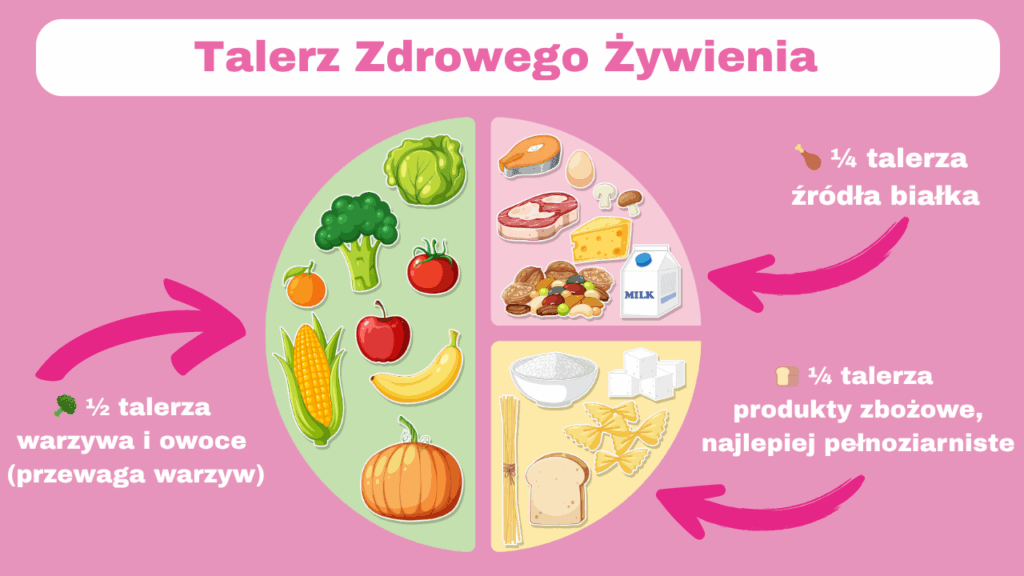
Talerz Zdrowego Żywienia – jak wygląda?
Talerz Zdrowego Żywienia to prosty, graficzny model przedstawiający zalecane proporcje różnych grup produktów w codziennej diecie. Ma on na celu wspieranie spożywania zdrowych wyborów żywieniowych i zastępuje tradycyjną piramidę żywienia. Jest szczególnie polecany w edukacji pacjentów, także z cukrzycą.
🥦 ½ talerza – warzywa i owoce (przewaga warzyw)
Warzywa i owoce powinny stanowić podstawę diety – są bogate w błonnik, witaminy, składniki mineralne i antyoksydanty. Warzywa należy spożywać do każdego posiłku, najlepiej świeże, gotowane na parze lub pieczone. Owoce powinny być spożywane z umiarem (szczególnie w cukrzycy); najlepiej wybierać owoce jagodowe, które mają niski indeks glikemiczny (truskawki, borówki, jagody, jeżyny, maliny, poziomki).
🍞 ¼ talerza – produkty zbożowe, najlepiej pełnoziarniste
Pieczywo razowe, kasze (gryczana, jaglana), brązowy ryż, makaron pełnoziarnisty, płatki owsiane. Dostarczają energii i błonnika pokarmowego, wspierają metabolizm i kontrolę glikemii.
🍗 ¼ talerza – produkty białkowe
Chude mięso (np. drób bez skóry), ryby, jaja, rośliny strączkowe (soczewica, ciecierzyca, fasola), niskotłuszczowy nabiał. Należy ograniczać spożycie czerwonego i przetworzonego mięsa (np. wędlin, kiełbas).
🧴 Dodatki:
Tłuszcze – powinny pochodzić głównie z olejów roślinnych (np. rzepakowy, oliwa z oliwek), orzechów, nasion i pestek.
Nabiał – zaleca się produkty fermentowane, np. jogurt naturalny, kefir, maślanka.
Woda – jako podstawowy napój (min. 1,5–2 litry dziennie); zaleca się unikanie napojów słodzonych i alkoholu.
Aktywność fizyczna u osób z cukrzycą
U osoby z cukrzycą decyzja o podjęciu aktywności fizycznej powinna być poprzedzona oceną diabetologa, który bierze pod uwagę m.in. rodzaj, czas i intensywność planowanego wysiłku, możliwe przeciwwskazania, a także oczekiwania pacjenta, jego wiedzę i umiejętności w zakresie zapobiegania hipoglikemii oraz dotychczasowy poziom wytrenowania.
Kluczowe rekomendacje PTD są następujące:
– Cukrzyca typu 1 (bez powikłań) – możliwa każda forma aktywności, także o wysokiej intensywności.
– Wysiłek tlenowy do momentu pojawienia się zadyszki – bezpieczny dla osób bez przeciwwskazań.
– Cukrzyca typu 2 – zaleca się łączenie ćwiczeń tlenowych z oporowymi.
– Ciężka hipoglikemia – przeciwwskazanie do wysiłku przez 24 h; późne hipoglikemie mogą wystąpić do 24 h po treningu.
– Retinopatia proliferacyjna – wysiłek przeciwwskazany do czasu stabilizacji dna oka.
– Hiperglikemia >250 mg/dl bez ketonemii/ketonurii – wysiłek możliwy, jeśli pacjent czuje się dobrze i zna przyczynę.
– Sport wyczynowy – wymaga indywidualnych zaleceń, innych niż w przypadku aktywności amatorskiej.
| Rodzaje wysiłku | |
| Tlenowy | marsz, nordic walking, lekka jazda na rowerze, trucht |
| Mieszany (tlenowo-beztlenowy) | gry zespołowe, szybsze bieganie, pływanie, interwałowa jazda na rowerze |
| Beztlenowy | sprinty, ćwiczenia siłowe z maksymalnym obciążeniem |
Proces pielęgnowania pacjenta z cukrzycą
Cukrzyca jest chorobą przewlekłą, która wpływa na wiele obszarów życia pacjenta i wymaga kompleksowej opieki. Proces pielęgnowania odgrywa kluczową rolę w utrzymaniu stabilnego poziomu glukozy we krwi, zapobieganiu powikłaniom oraz wspieraniu pacjenta w codziennym funkcjonowaniu.
Pielęgniarka odpowiada nie tylko za monitorowanie stanu zdrowia, ale również za edukację zdrowotną, wsparcie emocjonalne oraz motywowanie do przestrzegania zaleceń terapeutycznych. Indywidualne podejście, rozpoznanie problemów pielęgnacyjnych oraz ustalenie celów i planu działania to fundament skutecznej opieki nad osobą z cukrzycą. Sprawdź, jak krok po kroku przygotować proces pielęgnowania pacjenta. Istotnym elementem jest również wybór modelu opieki pielęgniarskiej.
Priorytety w opiece pielęgniarskiej nad pacjentem z cukrzycą

Opieka pielęgniarska nad pacjentem z cukrzycą obejmuje wiele działań. Do jej priorytetów należą:
Kontrola glikemii
Priorytetem w opiece pielęgniarskiej nad pacjentem z cukrzycą jest utrzymanie prawidłowego poziomu glukozy we krwi, poprzez stosowanie leków oraz edukację w zakresie modyfikacji stylu życia.
Edukacja i samokontrola
Pielęgniarka powinna przekazywać pacjentowi wiedzę z zakresu codziennego funkcjonowania z cukrzycą (samokontroli), w tym przyjmowania leków, pomiaru poziomu glukozy, planowania posiłków, aktywności fizycznej oraz rozpoznawania objawów hiperglikemii i hipoglikemii,
Profilaktyka powikłań
Należy zwrócić uwagę na czynniki ryzyka rozwoju powikłań cukrzycy, takich jak choroby sercowo-naczyniowe, nefropatia, retinopatia, neuropatia itd. oraz wdrożyć odpowiednie działania zapobiegawcze. Pacjenta należy edukować w zakresie prewencji powikłań.
Kontrola masy ciała
Ważnym elementem opieki jest wspieranie pacjenta w utrzymaniu prawidłowej masy ciała poprzez zalecenia regularnej kontroli wagi oraz przekazanie zaleceń dietetycznych i wiedzy na temat znaczenia prawidłowej masy ciała i zagrożeń związanych z nadwagą i otyłością.
Pielęgnacja stóp
Pielęgniarka odgrywa kluczową rolę w profilaktyce powikłań, takich jak stopa cukrzycowa. Do kluczowych zadań należy edukacja pacjenta w zakresie codziennej higieny stóp, zachęcanie do ich regularnego oglądania i zgłaszania wszelkich niepokojących zmian (np. pęknięć, owrzodzeń, otarć). W razie potrzeby, należy wykonać profesjonalną ocenę stanu skóry i czucia oraz instruować, jak dobierać odpowiednie obuwie. W niektórych przypadkach, pielęgniarka przeprowadza działania o charakterze higienicznym i pielęgnacyjnym. Ważny jest również instruktarz, który przygotowuje pacjenta do właściwej samoopieki i samopielęgnacji.
Na proces pielęgnowania składa się kilka etapów, w tym gromadzenie i analiza danych, identyfikacja problemów pielęgnacyjnych i postawienie diagnozy pielęgniarskiej, opracowanie i realizacja planu opieki oraz ocena podjętych działań.
1️⃣ Gromadzenie danych – ocena pielęgniarska (Assessment)
Pierwszym etapem opieki pielęgniarskiej jest zgromadzenie dokładnych danych na temat stanu pacjenta. Odbywa się to poprzez wywiad, obserwację oraz analizę wyników badań i dokumentacji medycznej. W przypadku pacjenta z cukrzycą szczególną uwagę należy zwrócić na charakterystyczne objawy i dolegliwości, które mogą wskazywać na nieprawidłową kontrolę glikemii lub powikłania choroby:
-Wielomocz (poliuria) – częste oddawanie dużych ilości moczu spowodowane utratą płynów na skutek diurezy osmotycznej,
-Wzmożone pragnienie (polidypsja) – nadmierne pragnienie będące efektem odwodnienia organizmu,
-Wzmożony apetyt (polifagia) – zwiększone łaknienie związane z niedoborem insuliny i katabolicznym stanem organizmu,
-Osłabienie i zmęczenie – uczucie wyczerpania i braku energii,
-Nagłe zmiany ostrości widzenia – szybkie pogorszenie lub zmiana jakości widzenia,
-Mrowienie lub drętwienie kończyn,
-Suchość skóry – skóra pozbawiona wilgoci, szorstka i łuszcząca się,
-Wolno gojące się rany i uszkodzenia skóry – zaburzone procesy regeneracji skóry,
-Nawracające infekcje – częste zakażenia spowodowane osłabieniem odporności,
-Nagła utrata masy ciała (w cukrzycy typu 1) – szybkie i niewyjaśnione chudnięcie,
-Nudności, wymioty, ból brzucha (cukrzyca typu 1 z kwasicą ketonową) – dolegliwości związane z rozwijającą się kwasicą ketonową.
2️⃣ Diagnoza pielęgniarska
Kolejnym krokiem jest postawienie diagnoz pielęgniarskich, na podstawie analizy danych. Oto przykłady diagnoz pielęgniarskich, które mogą być przydatne w przypadku powszechnych problemów związanych z cukrzycą:
-Deficyt wiedzy pacjenta na temat cukrzycy, powikłań i działań profilaktycznych.
-Owrzodzenie stopy spowodowane przewlekłą cukrzycą typu II objawiające się bólem i obrzękiem.
-Niewyrównany poziom glikemii związany z nieprzestrzeganiem zasad diety cukrzycowej / niewłaściwym stosowaniem leków objawiający się epizodami hipo- i hiperglikemii.
-Hiperglikemia spowodowana nieprzyjmowaniem leków przeciwcukrzycowych objawiająca się osłabieniem, wielomoczem i wzmożonym pragnieniem.
-Deficyt wiedzy pacjenta na temat stosowania insuliny.
-Ryzyko infekcji związane z owrzodzeniem stopy w przebiegu stopy cukrzycowej.
-Dolegliwości bólowe spowodowane trudno gojącym się owrzodzeniem stopy na skutek nieleczonej cukrzycy typu 2.
-Dyskomfort spowodowany bólem kończyn dolnych w przebiegu neuropatii cukrzycowej.
-Ryzyko powikłań sercowo-naczyniowych związane z przewlekłą hiperglikemią.
-Obniżony nastrój / lęk związany z przewlekłym przebiegiem choroby / ryzykiem powikłań objawiający się wycofaniem społecznym, smutkiem, zaburzeniami snu.
-Deficyt wiedzy na temat aktywności fizycznej w przebiegu cukrzycy.
-Szybka męczliwość związana z niewłaściwym wyrównaniem metabolicznym objawiająca się zmniejszoną tolerancją wysiłku fizycznego.
-Ryzyko amputacji kończyny jako wynik nieleczonej cukrzycy typu 2.
-Deficyt wiedzy i umiejętności w zakresie samoopieki i samopielęgnacji w przebiegu cukrzycy typu I.
-Deficyt wiedzy w zakresie samokontroli w przebiegu cukrzycy ciążowej.
-Retinopatia cukrzycowa objawiająca się zaburzeniami widzenia jako powikłanie cukrzycy typu 2.
-Niewyrównana cukrzyca wynikająca z deficytu wiedzy na temat samokontroli w przebiegu choroby.
-Nefropatia cukrzycowa objawiająca się obrzękiem stóp, zmęczeniem i nadciśnieniem tętniczym jako powikłanie cukrzycy.
3️⃣ Cele opieki pielęgniarskiej
Do głównych celów opieki pielęgniarskiej u pacjenta z cukrzycą należą:
-Wyrównanie metaboliczne i stabilizacja glikemii.
-Nabycie przez pacjenta (i rodziny) wiedzy na temat choroby, leczenia, higieny i pielęgnacji, samoopieki i samopielęgnacji, profilaktyki i samokontroli.
-Wydanie zaleceń dotyczących stylu życia, w tym diety i aktywności fizycznej.
-Promowanie zdrowego stylu życia.
-Stwarzanie warunków odpowiednich do odpoczynku.
-Zapewnienie poczucia bezpieczeństwa i udzielenie wsparcia emocjonalnego.
-Zapobieganie powikłaniom cukrzycy.
-Redukcja ryzyka infekcji i wspieranie gojenia ran.
4️⃣ Działania pielęgniarskie (plan i interwencje)
-Ocena poziomu wiedzy pacjenta.
-Edukacja pacjenta (i rodziny) na temat choroby, leczenia, higieny i pielęgnacji, profilaktyki, powikłań i samokontroli.
-Pomiar podstawowych parametrów życiowych.
-Pobranie materiału do badań laboratoryjnych.
-Monitorowanie stężenia glukozy we krwi, osiągnięcie i utrzymanie prawidłowego poziomu glikemii.
-Uczestnictwo w terapii insulinowej.
-Udział w farmakoterapii.
-Pomoc w użytkowaniu systemu do monitorowania glikemii (CGM lub FGM).
-Przekazanie zaleceń i materiałów edukacyjnych.
-Ocena odpowiedzi na leczenie. Monitorowanie skutków ubocznych.
-Prewencja i obserwacja w kierunku powikłań.
-Stosowanie się do procedur, przestrzeganie zasad aseptyki i antyseptyki.
-Wskazanie prowadzenia dziennika samokontroli.
-Zalecenia dietetyczne i w zakresie aktywności fizycznej.
-Zapewnianie wsparcie emocjonalnego.
-Redukcja poziomu lęku związanego z chorobą, leczeniem, dolegliwościami, powikłaniami.
5️⃣ Ocena działań
Ostatnim elementem jest podsumowanie podjętych działań pielęgniarskich. Ocena działań jest indywidualna w przypadku każdego pacjenta.
Przykład:
-Pacjent nabył wiedzę i umiejętności na temat użytkowania ciągłego systemu monitorowania glikemii.
-Nie doszło do rozwoju powikłań cukrzycowych.
-Pacjentka zgłosiła ustąpienie złego samopoczucia.
-Pacjent nabył wiedzę i umiejętności w zakresie stosowania insuliny.
Zalecenia pielęgniarskie dla pacjenta z cukrzycą
| Pacjent z cukrzycą powinien szczególnie:
Prowadzić systematyczną samokontrolę – regularnie mierzyć poziom glukozy we krwi, ciśnienie tętnicze, kontrolować masę ciała, sprawdzać obecność cukru i ciał ketonowych w moczu oraz dbać o właściwą pielęgnację stóp. Stosować się do zaleceń lekarskich – przyjmować przepisane leki doustne lub insulinę zgodnie ze wskazówkami specjalisty. Dbać o zdrowy tryb życia – przestrzegać odpowiednio dobranej diety (diety cukrzycowej), podejmować regularną aktywność fizyczną dopasowaną do swoich możliwości. |
Jednym z zadań pielęgniarskich jest przekazanie pacjentom zaleceń w zakresie dalszego postepowania. W przypadku pacjentów z cukrzycą, mogą one obejmować między innymi:
Kontrola glikemii
-Regularne pomiary poziomu glukozy we krwi zgodnie z zaleceniami lekarza.
-Prowadzenie dzienniczka samokontroli (glikemia, dieta, aktywność, samopoczucie, ciśnienie tętnicze).
Farmakoterapia
-Przyjmowanie leków doustnych lub insuliny ściśle według zaleceń lekarskich.
Dieta
-Stosowanie diety cukrzycowej.
-Odpowiednie nawodnienie organizmu.
-Monitorowanie masy ciała.
Aktywność fizyczna
-Aktywność dostosowana do możliwości pacjenta.
-Unikanie forsownego wysiłku bez konsultacji lekarskiej.
Profilaktyka powikłań
-Codzienna higiena i pielęgnacja stóp.
-Regularna kontrola stóp, szybkie zgłaszanie ran i owrzodzeń.
-Kontrolowanie i zgłaszanie niepokojących objawów.
-Regularne wizyty kontrolne u specjalistów (okulista, diabetolog, kardiolog).
Styl życia
-Unikanie palenia papierosów i spożywania alkoholu.
-Zadbanie o zdrowie psychiczne, redukcja stresu.
-Redukcja masy ciała w przypadku nadwagi i otyłości.
-Aktywność fizyczna dostosowana do możliwości.
-Zalecenia dietetyczne – dieta cukrzycowa.
-Edukacja pacjenta w zakresie rozpoznawania objawów hipo- i hiperglikemii.
Przykładowy proces pielęgnowania pacjenta z cukrzycą
Zerknij poniżej na przykładowe problemy pielęgnacyjne i działania pielęgniarskie.
| Problem pielęgnacyjny | Działanie pielęgniarskie |
| Deficyt wiedzy pacjenta na temat choroby | Edukacja pacjenta w zakresie istoty choroby, zasad samokontroli glikemii, znaczenia diety, aktywności fizycznej i przyjmowania leków. |
| Trudności w przestrzeganiu zaleceń dietetycznych | Wsparcie w planowaniu diety, współpraca z dietetykiem, nauka komponowania posiłków o niskim indeksie glikemicznym. |
| Hipo- i hiperglikemia | Ocena i monitorowanie objawów, podanie środków farmakologicznych zgodnie z zaleceniami lekarza, edukacja pacjenta. |
| Ryzyko hipo- i hiperglikemii | Edukacja pacjenta i rodziny w zakresie rozpoznawania objawów, nauka szybkiego reagowania, zapewnienie dostępności glukozy lub glukagonu. |
| Obniżony nastrój związany z chorobą przewlekłą | Wsparcie emocjonalne, motywowanie pacjenta, informowanie o możliwości korzystania z grup wsparcia i pomocy psychologicznej. |
| Ryzyko uszkodzeń skóry (stopa cukrzycowa) | Nauka prawidłowej pielęgnacji stóp, kontrola stanu skóry, dobór odpowiedniego obuwia, szybkie reagowanie na rany i otarcia. |
| Deficyt aktywności fizycznej | Motywowanie pacjenta do podejmowania dostosowanej do możliwości aktywności fizycznej. |
| Ryzyko powikłań | Edukacja zdrowotna w zakresie powikłań cukrzycy oraz sposobów zapobiegania, m.in. neuropatii, retinopatii, stopy cukrzycowej.Monitorowanie poziomu glukozy, kontrola ciśnienia tętniczego, ocena stóp (profilaktyka stopy cukrzycowej), zachęcanie do regularnych badań lekarskich. |
| Nieprzestrzeganie zaleceń | Przedstawienie pacjentowi ryzyka związanego z nieprzestrzeganiem zaleceń, w tym progresji choroby i rozwoju powikłań; motywowanie do przestrzegania zaleceń. |
💡 Przykład:
| Pacjentka lat 58 ze zdiagnozowaną cukrzycą typu 2 zgłosiła się do poradni diabetologicznej z powodu owrzodzenia prawej stopy, które pojawiło się cztery tygodnie wcześniej. Kobieta oceniła nasilenie dolegliwości bólowych na 7 w skali NRS. Zgodnie z wywiadem pielęgniarskim, kobieta często odczuwa zmęczenie, drżenie rąk i zaburzenia koncentracji. Chora jest otyła (BMI 32),nie stosuje zasad diety cukrzycowej, ani nie podejmuje regularnej aktywności fizycznej. |
Problemy pielęgnacyjne mogą dotyczyć owrzodzenia prawej stopy (stopa cukrzycowa), niewłaściwego stylu życia (otyłość), deficytu wiedzy/nieprzestrzegania zaleceń lekarskich w zakresie nawyków żywieniowych oraz aktywności fizycznej.
Diagnoza pielęgniarska: Dolegliwości bólowe związane z raną przewlekłą stopy oceniane na 7 w skali NRS.
Cel opieki: Redukcja dolegliwości bólowych.
Plan opieki:
1. Ocena dolegliwości bólowych u pacjentki.
2. Podanie środków przeciwbólowych zgodnie z zaleceniami lekarza.
3. Obserwacja pacjentki i działania leku.
4. Poinformowanie o konieczności zgłaszania dolegliwości bólowych i niepokojących objawów.
5. Udokumentowanie podjętych czynności.
Realizacja planu:
1. Pacjentka oceniła nasilenie dolegliwości bólowych na 7 w skali NRS.
2. Podano Doreta 75 mg 1 tabletka doustnie.
3. Po podaniu leku, pacjentka oceniła nasilenie dolegliwości bólowych na 0. Nie wystąpiły skutki uboczne podania leku.
4. Pacjentkę poproszono, aby zgłaszała nasilające się dolegliwości bólowe oraz niepokojące objawy dotyczące rany przewlekłej stopy.
5. Udokumentowano podjęte działania w Karcie Obserwacji Pielęgniarskich.
Ocena podjętych działań:
Dolegliwości bólowe ustąpiły.
💡 Przykład:
Diagnoza pielęgniarska: Deficyt wiedzy na temat diety cukrzycowej.
Cel opieki: Nabycie przez pacjentkę wiedzy na temat diety cukrzycowej.
Plan opieki:
1. Ocena stanu odżywienia.
2. Edukacja pacjentki w zakresie diety cukrzycowej.
3. Przekazanie zaleceń dietetycznych i materiałów edukacyjnych.
4. Zmotywowanie pacjentki do przestrzegania zaleceń żywieniowych.
5. Udokumentowanie podjętych czynności.
Realizacja planu:
1. Kobieta jest otyła – BMI 32. Chora nie stosuje diety przeciwcukrzycowej, ma niezdrowe nawyki żywieniowe.
2. Pacjentce zalecono stosowanie się do zasad diety cukrzycowej – ograniczanie prostych węglowodanów i tłuszczów nasyconych, produktów wysoko przetworzonych, słodyczy, słodkich napojów, alkoholu. Zalecono zwiększenie spożycia błonnika, warzyw, owoców (o niskim indeksie glikemicznym), pełnoziarnistych produktów zbożowych, zdrowych tłuszczów z ryb, orzechów i olejów roślinnych, takich jak oliwa. Zalecono ograniczenie oraz unikanie smażenia na rzecz gotowania na parze, duszenia lub pieczenia.
3. Chorej wydano zalecenia dietetyczne na piśmie oraz przekazano materiały edukacyjne w formie ulotek.
4. Zachęcono pacjentkę do stosowania zaleceń dietetycznych, których celem jest walka z otyłością, poprawa stanu zdrowia i samopoczucia oraz prewencja dalszych powikłań.
5. Udokumentowano podjęte działania w Karcie Obserwacji Pielęgniarskich.
Ocena podjętych działań:
Pacjentka nabyła wiedzę na temat diety cukrzycowej i wyraziła motywację do przestrzegania zaleceń żywieniowych i walki z otyłością.
💡 Przykład:
| Problem pielęgnacyjny | Cel działań pielęgniarskich | Działania pielęgniarskie | Ewaluacja działań pielęgniarskich |
| Deficyt wiedzy pacjentki na temat choroby i samoopieki. | Nabycie przez pacjentki wiedzy na temat choroby i samoopieki. | 1.Ocena wiedzy na temat choroby i umiejętności samoopieki.
2.Edukacja w zakresie choroby. 3.Edukacja i instruktaż w zakresie samoopieki. 4.Odnotowanie podjętych działań. |
Pacjentka nabyła wiedzę na temat choroby i samoopieki. |
| Diagnoza negatywna wg ICNP®+ kod | Interwencje pielęgniarskie wg ICNP®+ kod | Diagnoza negatywna/pozytywna wg ICNP®+ kod | |
| Brak wiedzy o chorobie [10021994] | Ocenianie wiedzy [10033882]
Ocenianie samoopieki [10021844] Nauczanie o samoopiece [10045014] [10006173 – dokumentowanie] |
Wiedza adekwatna [10014885] | |
Proces pielęgnowania pacjenta z cukrzycą w PDF
Potrzebujesz przykładowego opisu przypadku pacjenta z cukrzycą typu 2 i planu opieki? Pobierz przykładowy proces pielęgnowania pacjenta z cukrzycą w PDF. Plik zawiera 17 stron, na których znajdziesz:
✔️ przykładowy opis przypadku pacjenta z cukrzycą typu II, arkusz opisu indywidualnego przypadku, arkusz badania fizykalnego (5 str.),
✔️ przykładowy proces pielęgnowania pacjenta z cukrzycą typu II, w tym 11 diagnoz, cele opieki, plan, realizacja planu opieki i wynik podjętych działań (12 stron).
Plik otrzymasz w formacie PDF na podany adres e-mail.
Przykładowa diagnoza:
Deficyt wiedzy pacjenta na temat przyczyn, powikłań i profilaktyki stopy cukrzycowej.
Cel opieki pielęgniarskiej: Nabycie przez pacjenta wiedzy na temat stopy cukrzycowej.
Plan opieki pielęgniarskiej:
1. Ocena wiedzy pacjenta na temat stopy cukrzycowej.
2. Edukacja na temat przyczyn powstawania owrzodzeń stóp.
3. Edukacja w zakresie profilaktyki stopy cukrzycowej.
4. Instruktaż w zakresie prawidłowej higieny i pielęgnacji stóp.
5. Omówienie możliwych powikłań.
6. Odpowiedź na pytania pacjenta i instruktaż.
7. Odnotowanie działań w Karcie Obserwacji Pielęgniarskich.
Realizacja planu opieki:
1. Stwierdzono deficyt wiedzy pacjenta na temat stopy cukrzycowej.
2. Przekazano, że owrzodzenie stóp może wynikać m.in. z oparzeń, infekcji paznokci, niewłaściwej higieny stóp, urazów stóp i odleżyn pięt.
3. Wskazano, że działania prewencyjne w kierunku stopy cukrzycowej obejmują diagnostykę niedokrwienia kończyn dolnych, kontrolę glikemii, codzienną obserwację oraz prawidłową higienę i pielęgnację stóp.
4. Przekazano, że należy myć stopy naturalnym mydłem, w temp. do 37°C, unikać długich kąpieli i dokładnie osuszać stopy. Zalecono stosowanie kremów nawilżających oraz zachowanie odpowiedniej długości paznokci.
5. Podkreślono, że stopa cukrzycowa może być przyczyną infekcji, deformacji stopy, chorób naczyń i prowadzić do amputacji.
6. Odpowiedziano na pytania pacjenta dotyczące stopy cukrzycowej oraz wykonano instruktaż w zakresie prawidłowej higieny i pielęgnacji.
7. Odnotowano działania w Karcie Obserwacji Pielęgniarskich.
Ocena działań: Pacjent zna przyczyny, powikłania i zasady profilaktyki stopy cukrzycowej.
Źródła:
Zalecenia kliniczne dotyczące postępowania u osób z cukrzycą – 2025 – https://ptdiab.pl/zalecenia-ptd/zalecenia-kliniczne-dotyczace-postepowania-u-osob-z-cukrzyca-2025.
Polskie Towarzystwo Diabetyków – https://diabetyk.org.pl/normy-glikemii-i-stezenie-glukozy-we-krwi-wskaza-stan-przedcukrzycowy-i-cukrzyce/
Norma cukru we krwi – jaki powinien być prawidłowy poziom cukru we krwi na czczo i po jedzeniu? Metody badania poziomu glukozy we krwi. – https://www.aptekaolmed.pl/blog/artykul/norma-cukru-we-krwi-jaki-powinien-byc-prawidlowy-poziom-cukru-we-krwi-na-czczo-i-po-jedzeniu-metody-badania-poziomu-glukozy-we-krwi,466.html
Otto-Buczkowska E, Jarosz-Chobot P, Polańska J. Epidemiologia cukrzycy typu I w populacji rozwojowej na świecie i w Polsce. Diabetologia Doświadczalna i Kliniczna 2022;2(6):437-442.
Yang K, Yang X, Jin C, Ding S. i wsp. Global burden of type 1 diabetes in adults aged 65 years and older, 1990-2019: population based study. BMJ 2024;385:e078432.
Kandemir N, Vuralli D, Ozon A, Gonc N, i wsp. Epidemiology of type 1 diabetes mellitus in children and adolescents: A 50-year, single-center experience. J Diabetes 2024;16(5):13562.
Skupień J, Małecki M. Rozbudowywanie podziału cukrzycy — nowe podtypy i możliwości lecznicze. Diabetologia Praktyczna 2007;8(1):1-12.
Wytyczne Kolegium Lekarzy Rodzinnych w Polsce i Polskiego Towarzystwa Diabetologicznego zalecane przez konsultantów krajowych w dziedzinie medycyny rodzinnej i w dziedzinie diabetologi. Zasady postępowania w cukrzycy. Zalecenia dla lekarzy POZ — 2019 rok. Forum Medycyny Rodzinnej 2019;13(2):45–94.
Wiercińska M. Objawy cukrzycy – pierwsze, najczęstsze i nietypowe objawy cukrzycy. Medycyna praktyczna. Cukrzyca. https://www.mp.pl/cukrzyca/cukrzyca/295454,objawy-cukrzycy-pierwsze-najczestsze-i-nietypowe-objawy-cukrzycy.
Chatrola S, Viroja D. An updated review on diabetes mellitus: Exploring its etiology, pathophysiology, complications and treatment approach. International Journal of Comprehensive and Advanced Pharmacology 2024;9(1):31-36.
Góra A, Szczepańska E, Janion K. Knowledge on risk factors for type 2 diabetes mellitus among secondary school students. Rocz Panstw Zakl Hig 2020;71(4):431-443.
Górska-Ciebiada M, Loba M, Barylski M, Ciebiada M. Rozpoznawanie i leczenie cukrzycy – co nowego w wytycznych Polskiego Towarzystwa Diabetologicznego? Geriatria 2016;10:112-119.
Kołpa M, Grochowska A, Kubik B, Stradomska K. Styl życia i wyrównanie metaboliczne u pacjentów z cukrzycą typu II a ryzyko powikłań przewlekłych tej choroby. Clin Diabetol 2018;7(3):151–158.
Mezil S, Abed B. Complication of Diabetes Mellitus. Annals of the Romanian Society for Cell Biology 2021;25(3):1546-1556.
Giabała M, Janowski G. Wpływ stylu życia na zapobieganie oraz przebieg cukrzycy. Piel. Zdr. Publ. 2015:5(4): 63–67.
Uusitupa M, Khan TA, Viguiliouk E, Kahleova H, i wsp. Prevention of Type 2 Diabetes by Lifestyle Changes: A Systematic Review and Meta-Analysis. Nutrients 2019;11(11):2611.
Narodowe Centrum Edukacji Żywieniowej – https://ncez.pzh.gov.pl/abc-zywienia/talerz-zdrowego-zywienia/
Narodowe Centrum Edukacji Żywieniowej – https://ncez.pzh.gov.pl/
Narodowe Centrum Edukacji Żywieniowej – https://ncez.pzh.gov.pl/choroba-a-dieta/cukrzyca-i-insulinoopornosc/cukrzyca-ciazowa-zalecenia-zywieniowe/
Dieta w cukrzycy typu I – Szpital Uniwersytecki w Krakowie – https://www.su.krakow.pl/repozytorium-plikow/strefa-pacjenta/zalecenia-po-hospitalizacji/81-dp-05a-dieta-w-cukrzycy-typu-1-z-przykladowym-jadlospisem-dla-diety-1800-kcal/file
Zalecenia pielęgnirski dla pacjenta z cukrzycą – https://www.su.krakow.pl/repozytorium-plikow/strefa-pacjenta/zalecenia-po-hospitalizacji/30-zalecenia-pielegniarskie-dla-pacjenta-z-cukrzyca/file


