Nadciśnienie tętnicze to jedna z najczęściej występujących chorób układu krążenia. We wpisie znajdziesz krótkie podsumowanie dotyczące choroby oraz procesu pielęgnowania pacjenta z nadciśnieniem tętniczym.
Spis treści
Epidemiologia nadciśnienia tętniczego
Czynniki ryzyka nadciśnienia tętniczego
Objawy nadciśnienia tętniczego
Aparaty do pomiaru ciśnienia tętniczego i metody pomiaru
Rodzaje nadciśnienia tętniczego
Diagnostyka nadciśnienia tętniczego
Leczenie nadciśnienia tętniczego
Powikłania nieleczonego nadciśnienia tętniczego
Nadciśnienie tętnicze – zalecenia pielęgniarskie
Edukacja w zakresie pomiaru ciśnienia tętniczego
Diagnozy pielęgniarskie – nadciśnienie tętnicze
Działania pielęgniarskie w nadciśnieniu tętniczym
Przykładowy proces pielęgnowania pacjenta z nadciśnieniem tętniczym
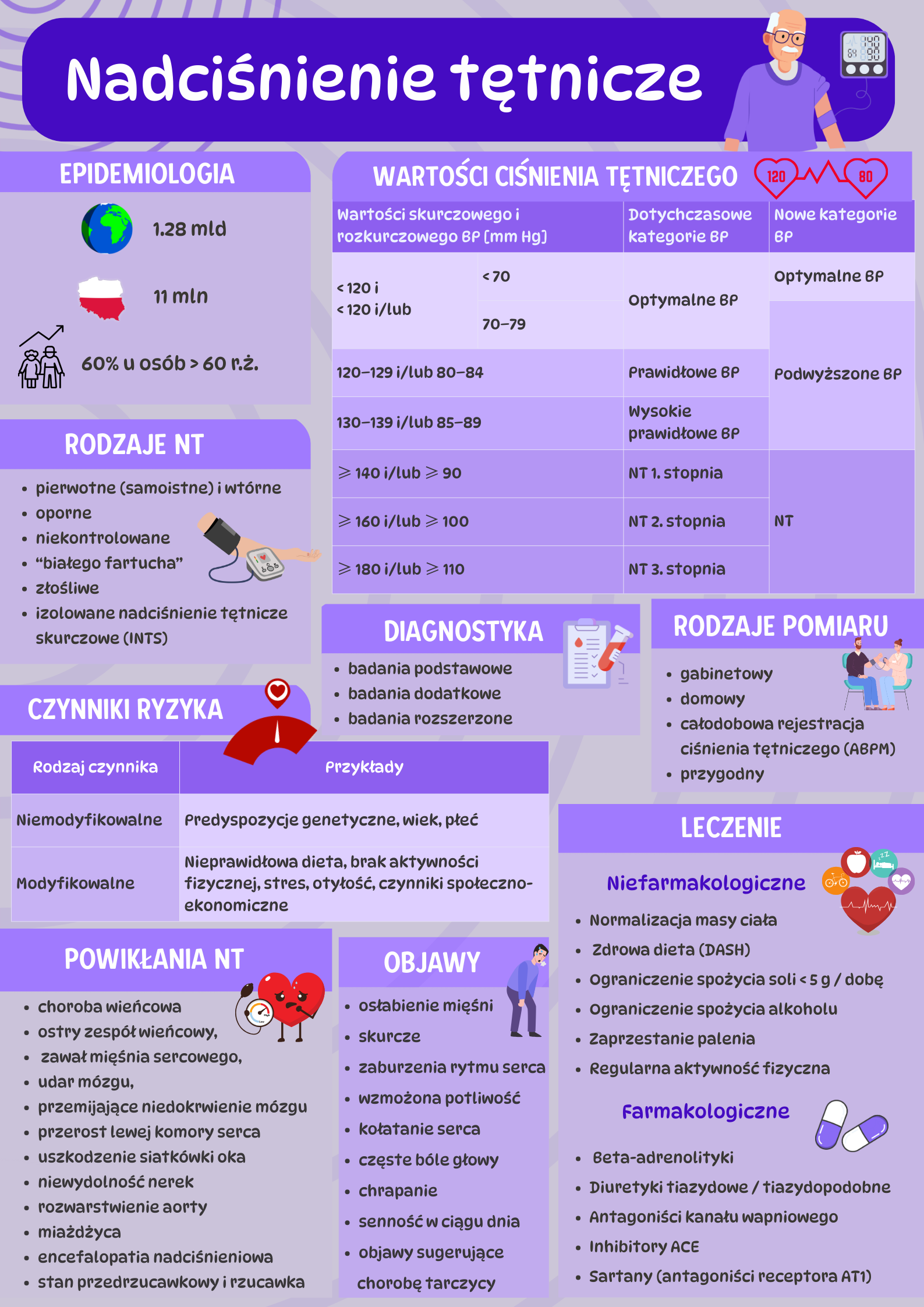
Epidemiologia nadciśnienia tętniczego
Według Narodowego Funduszu Zdrowia (NFZ), w 2020 roku na nadciśnienie tętnicze chorowało około 10 milionów osób, a najliczniejszą grupę stanowiły osoby w wieku powyżej 55 lat [1]. Szacuje się, że aktualnie Polsce nadciśnienie tętnicze występuje u około 11 milionów osób [2].
Częstość występowania nadciśnienia tętniczego rośnie wraz z wiekiem i dotyczy ponad 60% osób po 60. roku życia. Nadciśnienie tętnicze jest powszechnym problemem zdrowotnym, który dotyczy niemal jednej trzeciej dorosłej populacji na świecie [3].
Światowa Organizacja Zdrowia (WHO) szacuje, że ponad 1,28 miliarda dorosłych na świecie choruje na nadciśnienie tętnicze, a znaczna część przypadków pozostaje niezdiagnozowana lub leczona niewystarczająco, szczególnie w młodszych grupach wiekowych [4].
Wartości ciśnienia tętniczego
Zgodnie z wytycznymi Polskiego Towarzystwa Nadciśnienia Tętniczego/Polskiego Towarzystwa Kardiologicznego z 2024, ciśnienie krwi klasyfikuje się następująco:
– Optymalne: skurczowe <120 mm Hg i rozkurczowe <70 mm Hg.
– Podwyższone: skurczowe 120–139 mm Hg i/lub rozkurczowe 70–89 mm Hg.
– Nadciśnienie tętnicze: skurczowe ≥140 mm Hg i/lub rozkurczowe ≥90 mm Hg [5].
| Wartości skurczowego i rozkurczowego BP [mm Hg] | Dotychczasowe kategorie BP | Nowe kategorie BP | |
| < 120 i
< 120 i/lub |
< 70 | Optymalne BP | Optymalne BP |
| 70–79 | Podwyższone BP | ||
| 120–129 i/lub 80–84 | Prawidłowe BP | ||
| 130–139 i/lub 85–89 | Wysokie prawidłowe BP | ||
| ≥ 140 i/lub ≥ 90 | NT 1. stopnia | NT | |
| ≥ 160 i/lub ≥ 100 | NT 2. stopnia | ||
| ≥ 180 i/lub ≥ 110 | NT 3. stopnia | ||
Czynniki ryzyka nadciśnienia tętniczego
Nadciśnienie tętnicze można podzielić na dwie kategorie: nadciśnienie pierwotne (samoistne) i nadciśnienie wtórne. Nadciśnienie pierwotne, które jest najczęstszą postacią, nie ma oczywistej przyczyny i często wiąże się z czynnikami genetycznymi, niezdrową dietą, otyłością, brakiem aktywności fizycznej i stresem. Nadciśnienie wtórne jest spowodowane niektórymi chorobami, takimi jak choroby nerek, zaburzenia hormonalne lub stosowaniem wybranych grup leków [6].
| Typ nadciśnienia | Czynniki ryzyka / przyczyny |
| Pierwotne (samoistne) | Predyspozycje genetyczne, niezdrowa dieta (wysokie spożycie soli, tłuszczów nasyconych), brak aktywności fizycznej, stres, otyłość, palenie tytoniu, nadmierne spożycie alkoholu |
| Wtórne | Choroby nerek, zaburzenia hormonalne, stosowanie niektórych leków |
Istnieje również podział na czynniki niemodyfikowalne i modyfikowalne. Do czynników niemodyfikowalnych zaliczają się predyspozycje genetyczne, wiek i płeć. Modyfikowalne czynniki ryzyka, takie jak dieta, brak aktywności fizycznej, stres, otyłość i czynniki społeczno-ekonomiczne stwarzają możliwości interwencji, umożliwiając pacjentom i pracownikom służby zdrowia aktywne zarządzanie i zmniejszanie ryzyka nadciśnienia tętniczego [7].
| Rodzaj czynnika | Przykłady |
| Niemodyfikowalne | Predyspozycje genetyczne, wiek, płeć |
| Modyfikowalne | Nieprawidłowa dieta, brak aktywności fizycznej, stres, otyłość, czynniki społeczno-ekonomiczne |
Objawy nadciśnienia tętniczego
U pacjentów z nadciśnieniem tętniczym często nie występują żadne objawy. Jednakże, specyficzne objawy mogą wskazywać na nadciśnienie wtórne lub powikłania nadciśnieniowe, które wymagają dalszych badań.
Objawy nadciśnienia tętniczego/chorób współistniejących obejmują:
– ból w klatce piersiowej,
– duszność,
– kołatanie serca,
– chromanie przestankowe,
– obrzęki obwodowe,
– bóle głowy,
– niewyraźne widzenie,
– nykturię,
– krwiomocz,
– zawroty głowy.
Objawy sugerujące nadciśnienie tętnicze wtórne to:
– osłabienie mięśni,
– skurcze,
– zaburzenia rytmu serca,
– wzmożona potliwość,
– kołatanie serca,
– częste bóle głowy,
– chrapanie,
– senność w ciągu dnia,
– objawy sugerujące chorobę tarczycy [8].
Aparaty do pomiaru ciśnienia tętniczego i metody pomiaru
Aktualne informacje dotyczące aparatury i sposobów pomiaru ciśnienia tętniczego można znaleźć na stronie internetowej www.dobrzemierze.pl.
Można wyróżnić pomiary gabinetowe, domowe, ABPM oraz przygodne [2].
| Pomiar gabinetowy | W placówce ochrony zdrowia |
| Pomiar domowy | Przez pacjenta lub inną osobę.
Pomiar przez 7 kolejnych dni. Schemat 2×2 = 2 pomiary rano i 2 wieczorem, przed posiłkiem i przyjęciem leków, na tym samym ramieniu. Aparat nadgarstkowy – pomiar nocny. |
| Całodobowa rejestracja ciśnienia tętniczego (ABPM) | Pomiar co 15–20 minut w ciągu dnia i co 30 minut w nocy. |
| Pomiar przygodny lub w aptece | Np. Światowy Dzień Serca, biała sobota itp. |
Rodzaje nadciśnienia tętniczego
Nadciśnienie tętnicze oporne – pomimo stosowania leków wartość pozostaje na poziomie ≥ 140/90 mm Hg (10-20% pacjentów).
Nadciśnienie tętnicze niekontrolowane – obniżenie docelowego BP do wartości poniżej 130/80 mm Hg.
Nadciśnienie tętnicze „białego fartucha” – wartość w gabinecie >140/90 mm Hg podczas minimum 3 wizyt pomimo prawidłowych wartości w 24-h monitorowaniu ambulatoryjnym lub w pomiarach domowych.
Izolowane nadciśnienie tętnicze skurczowe (INTS) – średnia wartość ciśnienia skurczowego z dwóch pomiarów wykonanych w gabinecie jest równa lub wyższa niż 140 mmHg, natomiast średnia wartość ciśnienia rozkurczowego jest niższa niż 90 mmHg.
Klasyfikacja ciśnienia skurczowego:
Stopień 1: 140–159 mmHg
Stopień 2: 160–179 mmHg
Stopień 3: ≥ 180 mmHg
Ciśnienie rozkurczowe zazwyczaj mieści się w zakresie 60–70 mmHg.
Nadciśnienie złośliwe – ciśnienie rozkurczowe > 120–140 mmHg, przebiegające z powikłaniami narządowymi (np. niewydolnością serca lub nerek) [9].
Diagnostyka nadciśnienia tętniczego
Proces diagnostyczny obejmuje rozpoznanie NT, ustalenie przyczyn (pierwotne/wtórne) oraz ocenę ryzyka powikłań sercowo-naczyniowych, narządowych i chorób towarzyszących. W zależności od stanu klinicznego pacjenta diagnostyka obejmuje badania podstawowe, dodatkowe i rozszerzone [9].
| Kategoria badań | Badania |
| Badania podstawowe | – Morfologia krwi
– Stężenie glukozy w osoczu na czczo- OGTT – Stężenie potasu i sodu – Kreatynina – Kwas moczowy – TSH- ALT w surowicy – Badanie ogólne moczu – Ocena albuminurii – 12-odprowadzeniowy EKG – Lipidogram (cholesterol całkowity, HDL, LDL, triglicerydy) – GFR |
| Badania dodatkowe | – USG Doppler nerek
– Echokardiografia (ECHO) – UACR (wskaźnik albumina/kreatynina)- ARR po 2 h pionizacji – Badanie dna oka |
| Badania rozszerzone | – Doppler tętnic szyjnych
– 24-godzinne EKG (Holter) przy zaburzeniach rytmu – Wskaźnik kostka –ramię (ABI) – PWV (prędkość fali tętna) – Wydalanie potasu i sodu z moczem – Ilościowa ocena białkomoczu/albuminurii – Badanie dna oka (powtórnie)- Echokardiografia (szczegółowa) – USG tętnic szyjnych / jamy brzusznej – Wskaźnik albumina/kreatynina (szczegółowy) – Ocena funkcji poznawczych – Obrazowanie mózgu (TK/MR) |
Leczenie nadciśnienia tętniczego
Metody leczenia obejmują zarówno metody niefarmakologiczne (zmiany w stylu życia i metody farmakologiczne) [9].
| Rodzaj leczenia | Zakres / przykłady |
| Leczenie niefarmakologiczne | – Normalizacja masy ciała
– Zdrowa dieta (DASH) – Ograniczenie spożycia soli – Ograniczenie spożycia alkoholu – Zaprzestanie palenia – Regularna aktywność fizyczna |
| Leczenie farmakologiczne | – Beta-adrenolityki
– Diuretyki tiazydowe / tiazydopodobne – Antagoniści kanału wapniowego – Inhibitory ACE – Sartany (antagoniści receptora AT1) |
Powikłania nieleczonego nadciśnienia tętniczego
Powikłania nieleczonego nadciśnienia tętniczego obejmują:
– chorobę wieńcową,
– ostry zespół wieńcowy,
– zawał mięśnia sercowego,
– udar mózgu,
– przemijające niedokrwienie mózgu,
– przerost lewej komory serca,
– uszkodzenie siatkówki oka,
– niewydolność nerek,
– rozwarstwienie aorty,
– miażdżycę,
– encefalopatię nadciśnieniową,
– stan przedrzucawkowy i rzucawkę [9].
Nadciśnienie tętnicze – zalecenia pielęgniarskie
Najważniejsze zalecenia pielęgniarskie dla pacjenta z nadciśnieniem tętniczym to:
– Normalizacja masy ciała.
– Ograniczenie spożycia alkoholu – 10-20 g etanolu/dobę dla kobiet i 20-30 g etanolu dla mężczyzn.
– Rzucenie nałogu tytoniowego.
– Regularna aktywność fizyczna – przy siedzącym trybie życia zaleca się 30–45 minut dziennie ćwiczeń wytrzymałościowych, takich jak pływanie, bieganie, marsz, trucht, jazda na rowerze, taniec czy aerobik. Nie należy podejmować intensywnego wysiłku fizycznego przy wysokim i niekontrolowanym nadciśnieniu tętniczym. W przypadku ćwiczeń izometrycznych konieczna jest konsultacja z lekarzem. Bezwzględne przeciwwskazanie do wysiłku fizycznego stanowi ciśnienie skurczowe > 200 mmHg i/lub rozkurczowe > 110 mmHg. Zalecana częstotliwość wysiłku: 3-7 razy w tygodniu. Czas trwania pojedynczej sesji ćwiczeń powinien wynosić 30-60 minut.
– Spożycie soli kuchennej powinno być ograniczone do < 5 g na dobę (2350 mg sodu), co odpowiada około jednej małej łyżeczce. Duża ilość soli znajduje się m.in. w: serach, wędlinach, rybach solonych i wędzonych, wybranych przyprawach i przekąskach (np. chipsach, ketchupie, musztardzie, orzeszkach solonych), zupach w proszku, konserwach oraz oliwkach. Sól można zastąpić łagodnymi przyprawami, takimi jak czosnek, majeranek, mięta, bazylia, tymianek czy zioła prowansalskie.
– Regularne przyjmowanie leków.
– Regularne monitorowanie wartości ciśnienia tętniczego w domu.
– Unikanie czynników ryzyka mogących powodować wzrost ciśnienia tętniczego, np. palenie tytoniu, nadużywanie alkoholu, stres, brak ruchu, infekcje, nadmierne spożycie soli.
– Kawa – maks. 2 filiżanki dziennie, herbata – maks. 3 filiżanki dziennie.
– Podaż płynów – 1,5-2,5 litra na dobę.
– Dieta DASH – Dziennie zaleca się spożywanie 7-8 porcji produktów zbożowych oraz 4-5 porcji warzyw i owoców. Produkty zwierzęce: 2–3 porcje niskotłuszczowych produktów mlecznych (np. mleko, twaróg, jogurt) oraz 2 porcje chudego drobiu, mięsa lub owoców morza, 2–3 porcje tłuszczów roślinnych (np. oleju, margaryny), 4–5 razy w tygodniu należy spożywać warzywa strączkowe, orzechy i nasiona. Dopuszcza się 5 porcji przekąsek tygodniowo.
– Zaleca się spożywanie produktów bogatych w potas, takich jak banany, czarne porzeczki, brukselka, czosnek, ziemniaki, nasiona roślin strączkowych, pomidory, a także przyprawy (oregano, kurkuma, trawa cytrynowa, rozmaryn) oraz orzechy włoskie.
– Zaleca się produkty bogate w magnez, m.in. szpinak, chleb graham, natkę pietruszki, orzechy włoskie, brązowy ryż, groch, gorzką czekoladę, soję, kakao oraz kaszę gryczaną.
– Podaż kaloryczna z pożywienia powinna wynosić 1700-2000 kcal.
– Dieta wysokobiałkowa podnosi ciśnienie [9].
Edukacja w zakresie pomiaru ciśnienia tętniczego

Najważniejsze informacje dotyczące pomiary ciśnienia tętniczego dla pacjenta:
– Wykonywanie pomiarów za pomocą walidowanych aparatów automatycznych z mankietem na ramię.
– Odpoczynek 5 min. przed wykonaniem pomiaru.
– Pomiar w pozycji siedzącej z podpartymi plecami, ramieniem opartym o stół, stopy swobodnie na podłodze, nogi nieskrzyżowane.
– Na 30 min przed pomiarem nie należy palić, jeść, pić kawy i napojów energetyzujących, ani wykonywać intensywnego wysiłku fizycznego.
– Brak rozmów podczas pomiaru i między pomiarami.
– Pomiaru należy dokonać przy normalnej temperaturze ciała. W czasie infekcji ciśnienie może być podwyższone.
– Mankiet na wysokości serca. Mankietu nie należy zakładać na ubranie.
– W przypadku podwyższonej wartości ciśnienia pomiar należy powtórzyć po 10–15 min.
– Pomiar rano i wieczorem o stałych porach (np. 6–18).
– Przy dobrze kontrolowanym ciśnieniu pomiar 2× w tygodniu.
– Pomiary należy zapisywać w dzienniczku samokontroli.
– Dzienniczek samokontroli – wartości ciśnienia tętniczego, pominięcie leku, stres, infekcje, wysiłek fizyczny.
Diagnozy pielęgniarskie – nadciśnienie tętnicze
U pacjentów z nadciśnieniem tętniczym mogą pojawiać się następujące problemy pielęgnacyjne:
– Niewyrównane wartości ciśnienia tętniczego (skoki ciśnienia, trudność w osiągnięciu wartości docelowych).
– Objawy związane z niekontrolowanym NT, takie jak bóle głowy, zawroty głowy, kołatanie serca, osłabienie.
– Nadwaga lub otyłość, zwiększające ryzyko powikłań i utrudniające kontrolę ciśnienia.
– Niezdrowe nawyki żywieniowe (wysokie spożycie soli, tłuszczów nasyconych).
– Deficyt wiedzy na temat choroby, jej powikłań oraz zasad leczenia.
– Brak wiedzy dotyczącej farmakoterapii.
– Deficyt wiedzy w zakresie samokontroli, szczególnie regularności pomiarów ciśnienia tętniczego.
– Nieumiejętność prawidłowego wykonywania pomiarów ciśnienia w warunkach domowych.
– Brak aktywności fizycznej lub jej niewystarczający poziom.
– Nieregularne przyjmowanie leków lub trudności w przestrzeganiu zaleceń terapeutycznych.
– Stres i napięcie emocjonalne, które mogą nasilać objawy i utrudniać kontrolę ciśnienia.
– Zaburzenia snu, często współistniejące z NT.
– Obawy i lęk związane z chorobą, wpływające na funkcjonowanie psychospołeczne.
– Ryzyko powikłań narządowych (udar, zawał, niewydolność nerek), wymagające stałej obserwacji i edukacji.
Przykładowe diagnozy pielęgniarskie w nadciśnieniu tętniczym:
1. Deficyt wiedzy na temat zasad prawidłowego żywienia w nadciśnieniu tętniczym.
Cel opieki: Nabycie przez pacjenta wiedzy na temat diety DASH.
2. Ryzyko rozwoju powikłań sercowo-naczyniowych spowodowanych nadciśnieniem tętniczym.
Cel opieki: Prewencja powikłań sercowo-naczyniowych.
Cel opieki: Nabycie przez pacjenta wiedzy na temat prewencji powikłań sercowo-naczyniowych.
3. Zaburzenia elektrolitowe i obrzęki wywołane stosowaniem leków hipotensyjnych w przebiegu nadciśnienia tętniczego.
Cel opieki: Redukcja/eliminacja dolegliwości spowodowanych stosowaniem leków hipotensyjnych.
4. Deficyt wiedzy pacjenta w zakresie samoopieki.
Cel opieki: Nabycie przez pacjenta wiedzy na temat samoopieki.
5. Deficyt wiedzy pacjenta w zakresie choroby, leczenia i profilaktyki.
Cel opieki: Poszerzenie wiedzy pacjenta na temat nadciśnienia tętniczego, leczenia i profilaktyki.
6. Deficyt wiedzy i umiejętności pacjenta na temat pomiarów ciśnienia tętniczego.
Cel opieki: Nabycie przez pacjenta wiedzy i umiejętności w zakresie pomiarów ciśnienia tętniczego.
7. Bóle i zawroty głowy na skutek wysokich wartości ciśnienia tętniczego.
Cel opieki: Wyeliminowanie bólu i zawrotów głowy.
8. Niestabilne wartości ciśnienia tętniczego.
Cel opieki: Unormowanie wartości ciśnienia tętniczego krwi.
9. Nieprzestrzeganie zaleceń w zakresie samokontroli w przebiegu nadciśnienia tętniczego.
Cel opieki: Poszerzenie wiedzy pacjenta na temat samokontroli i zmotywowanie do przestrzegania zaleceń.
10. Obniżony nastrój związany z dolegliwościami i pogarszającym się stanem zdrowia.
Cel opieki: Poprawa samopoczucia pacjenta.
11. Brak motywacji do walki z otyłością.
Cel opieki: Zmotywowanie pacjenta do redukcji masy ciała.
12. Brak motywacji pacjenta do rzucenia nałogu nikotynowego.
Cel opieki: Edukacja zdrowotna i zmotywowanie pacjenta do rzucenia nałogu nikotynowego.
13. Ryzyko rozwoju powikłań sercowo-naczyniowego w przebiegu nadciśnienia tętniczego.
Cel opieki: Ocena ryzyka/ Redukcja ryzyka wystąpienia powikłań.
Działania pielęgniarskie w nadciśnieniu tętniczym
Działania pielęgniarskie w opiece nad pacjentem z nadciśnieniem tętniczym obejmują między innymi: –
pomiary ciśnienia tętniczego,
– ocenę stanu bio-psycho-społecznego pacjenta,
– pomiary podstawowych parametrów życiowych,
– monitorowanie stanu klinicznego i objawów występujących u pacjenta,
– monitorowanie w kierunku skutków niepożądanych przyjmowanych leków,
– edukację pacjenta oraz członków rodziny w zakresie pomiaru ciśnienia tętniczego,
– edukację w zakresie prowadzenia dzienniczka samokontroli,
– podawanie leków zgodnie z zaleceniami lekarza,
– edukację zdrowotną w zakresie stylu życia: diety, aktywności fizycznej, samokontroli, używek (rzucenie palenia, ograniczenie spożywania alkoholu), redukcji stresu, zmniejszenia masy ciała w przypadku nadwagi i otyłości,
– edukację dotyczącą prawidłowego przyjmowania leków,
– działania w kierunku stabilizacji parametrów ciśnienia tętniczego,
– edukację w zakresie kontroli chorób współistniejących.

Przykładowy proces pielęgnowania pacjenta z nadciśnieniem tętniczym
💡Przykład – Model IV-etapowy
Diagnoza pielęgniarska. Deficyt wiedzy pacjenta na temat nawyków żywieniowych w przebiegu nadciśnienia tętniczego.
Cel opieki: Nabycie przez pacjenta wiedzy na temat diety DASH.
Działania pielęgniarskie:
1.Ocena wskaźnika masy ciała – BMI.
2.Wywiad pielęgniarski na temat obecnych nawyków żywieniowych.
3.Edukacja w zakresie diety DASH.
4.Motywowanie pacjenta do podejmowania zdrowych nawyków żywieniowych.
5.Edukacja zdrowotna pacjenta na temat znaczenia diety w zwalczaniu otyłości i redukcji ryzyka rozwoju powikłań.
6.Odnotowanie działań pielęgniarskich.
Ocena działań:
Pacjent nabył wiedzę na temat diety DASH i wykazał motywację do przestrzegania zaleceń żywieniowych.
💡Przykład – Model IV-etapowy
Diagnoza pielęgniarska. Ryzyko rozwoju powikłań sercowo-naczyniowych spowodowanych nadciśnieniem tętniczym.
Cel działań: Ocena ryzyka powikłań sercowo-naczyniowych spowodowanych nadciśnieniem tętniczym.
Interwencje pielęgniarskie:
1.Pomiar i monitorowanie wartości ciśnienia tętniczego.
2.Obserwacja perfuzji obwodowej.
3.Ocena w kierunku czynników ryzyka rozwoju powikłań.
4.Ocena dolegliwości spowodowana chorobami współistniejącymi.
5.Edukacja w zakresie profilaktyki powikłań chorób sercowo-naczyniowych.
6.Pobranie materiału biologicznego (krwi) do badań diagnostycznych.
7.Ocena wyników badań i przekazanie nieprawidłowości lekarzowi.
8.Odnotowanie działań pielęgniarskich.
Ocena działań:
Stwierdzono zwiększone ryzyko powikłań sercowo-naczyniowych. Wdrożono edukację w zakresie prewencji powikłań.
💡Przykład z wykorzystaniem kodów ICNP
| Problem pielęgnacyjny | Cel działań pielęgniarskich | Działania pielęgniarskie | Ewaluacja działań pielęgniarskich |
| Brak motywacji do zerwania z nałogiem tytoniowym, wywołany stresującym trybem życia. | Uświadomienie negatywnych skutków działania nałogu tytoniowego oraz zwiększenie motywacji do rzucenia nałogu. | 1.Wywiad pielęgniarski i aktywne słuchanie, w celu ustalenia historii nałogu tytoniowego u pacjenta oraz poznania przyczyn wieloletniego nałogu.
2.Edukacja pacjenta w zakresie mechanizmu nałogu tytoniowego oraz związku nałogu z ryzykiem chorób układu krążenia i potencjalnych powikłań. 3.Wskazanie środków wspomagających walkę z nałogiem, w tym plastrów oraz gum, czynności zastępczych oraz technik relaksacyjnych. 4.Odnotowanie podjętych działań. |
Pacjent zgłosił motywację do rzucenia nałogu tytoniowego. |
| Diagnoza negatywna wg ICNP®+ kod | Interwencje pielęgniarskie wg ICNP®+ kod | Diagnoza negatywna/pozytywna wg ICNP®+ kod | |
| 10022247 DC nadużywanie tytoniu | 10038606 IC ocenianie używania tytoniu
10038843 IC nauczanie o używaniu tytoniu 10031058 IC poradnictwo dotyczące stosowania tytoniu 10042388 IC używanie (wykorzystywanie) techniki wywiadu motywującego |
10029147 DC bez nadużywania tytoniu | |
💡Przykład – Model V-etapowy
Diagnoza pielęgniarska. Bóle i zawroty głowy na skutek wysokich wartości ciśnienia tętniczego.
Cel opieki: Ustabilizowanie wartości ciśnienia tętniczego, wyeliminowanie bólu i zawrotów głowy.
Plan opieki:
1.Wywiad pielęgniarski oceniający dolegliwości pacjenta.
2.Ocena nasilenia dolegliwości bólowych głowy.
3.Podanie środków farmakologicznych zgodnie z zaleceniami lekarza.
4.Regularna ocena działania leków i samopoczucia pacjenta.
5.Regularna ocena wartości ciśnienia tętniczego.
6.Odnotowanie podjętych działań.
Realizacja planu:
1.Pacjent zgłosił zawroty i bóle głowy związane z wysokimi nieunormowanymi wartościami ciśnienia tętniczego.
2.Pacjent ocenił nasilenie dolegliwości bólowych głowy na 5 w skali NRS.
3.Podano ramipryl 2,5 mg p.o. 2 razy na dobę, indapamid 2,5 mg p.o. oraz paracetamol 10mg/ml iv.
4.Nie zaobserwowano skutków ubocznych działania leków.
5. Regularnie kontrolowano RR.
6.Odnotowano działania w Karcie Obserwacji Pielęgniarskich.
Ocena działań:
Ustabilizowano wartości ciśnienia tętniczego. Pacjent zgłosił ustąpienie bólu i zawrotów głowy oraz poprawę samopoczucia.
💡Przykład – Model V-etapowy
Diagnoza pielęgniarska. Deficyt wiedzy pacjenta dotyczący istoty choroby, leczenia i samokontroli.
Cel opieki: Poszerzenie wiedzy pacjenta na temat nadciśnienia tętniczego, leczenia i samokontroli.
Plan opieki:
1. Ocena poziomu wiedzy pacjenta.
2. Przekazanie informacji dotyczących nadciśnienia tętniczego i leczenia.
3. Nauka prowadzenia dzienniczka samokontroli.
4. Omówienie zasad stosowania farmakoterapii.
5. Udzielenie wskazówek dotyczących redukcji czynników ryzyka rozwoju powikłań.
6. Odnotowanie podjętych działań.
Realizacja planu:
1. Stwierdzono deficyt wiedzy pacjenta na temat nadciśnienia tętniczego, procesu leczenia i działań w zakresie samokontroli.
2. Omówiono mechanizm rozwoju nadciśnienia tętniczego, objawy choroby oraz potencjalne powikłania.
3. Podkreślono znaczenie regularnego pomiaru wartości ciśnienia tętniczego i samokontroli. Pacjent otrzymał wzór dzienniczka do samodzielnych pomiarów.
4. Pacjent został poinformowany o konieczności systematycznego przyjmowania leków i stosowania się do zaleceń lekarskich i pielęgniarskich.
5. Wyjaśniono zasady profilaktyki w kierunku nadciśnienia tętniczego i innych chorób układu krążenia.
6. Odnotowano działania w Karcie Obserwacji Pielęgniarskich.
Ocena działań:
Pacjent wykazuje większe zrozumienie choroby, przebiegu leczenia i istoty samokontroli oraz deklaruje motywację do prowadzenia dzienniczka pomiarów.
A może przyda Ci się przykładowy opis przypadku pacjenta z nadciśnieniem tętniczym? 😉
| Jasne, że się przyda! Pobieram! |
Możesz pobrać również gotowy proces pielęgnowania pacjenta z nadciśnieniem tętniczym – opis przypadku + i 13 opracowanych diagnoz pielęgniarskich – 18 stron.
Źródła:
1. Ciesielska K. Zachowania zdrowotne pacjentów z nadciśnieniem tętniczym a wybrane zmienne socjodemograficzne. Innowacje w Pielęgniarstwie i Naukach o Zdrowiu 2023;4(8):29-57.
2. Surma S., Barylski M.., Czerniuk MR., i wsp. Leki złożone w terapii nadciśnienia tętniczego w Polsce — obowiązek, a nie przywilej. Stanowisko ekspertów Polskiego Towarzystwa Postępów Medycyny — MEDYCYNA XXI oraz Polskiego Towarzystwa Farmakoekonomicznego. Folia Cardiol 2025;20(1):73-82.
3. Zieleniewicz P., Wierucki Ł., Karalus Z. i wsp. Hypertension in the Polish elderly: Insights into prevalence, awareness, treatment, and control from the NOMED-AF study. Kardiologia Polska 2024;7(8):727-732.
4. Jansari KR., Rathva J., Rawal K. Prevalence and Risk Factors of Hypertension among Young Adults in Urban Settings: A Cross-Sectional Study. European Journal od Cardiovascular Medicine 2025;15(4):951-954.
5. Prejbisz A., Dobrowolski P., Doroszko A., i wsp. Wytyczne postępowania w nadciśnieniu tętniczym w Polsce 2024 — stanowisko Ekspertów Polskiego Towarzystwa Nadciśnienia Tętniczego/Polskiego Towarzystwa Kardiologicznego. Nadociśnienie tętnicze w Praktyce 2024;10;3(4):53-111.
6. Thalib A. Hypertension Causes, Impacts, and Control Strategies In The Modern Era. Indonesian Journal of Nursing and Health Care 2025;2(1):12-19.
7. Sood M., Shende R., Saha S., i wsp. Systematic Review Article: Study of Risk Factors for Hypertension. European Journal of Cardiovascular Medicine 2024;14(6):19-22.
8. unger T., Borghi C., Charchar F. 2020 International Society of Hypertension Global Hypertension Practice Guidelines. Hypertension 2020;75(6):1334-1357.
9. Pielęgniarstwo internistyczne. Red. Łagoda, Katarzyna; Łebkowska, Agnieszka . Warszawa: PZWL Wydawnictwo Lekarskie, 2023,.